Medroxyprogesteronacetat - Medroxyprogesterone acetate
 | |
 | |
| Kliniska data | |
|---|---|
| Uttal | / M ɛ ˌ d r ɒ k s i p r oʊ dʒ ɛ s t ər oʊ n æ s ɪ t eɪ t / me- DROKS EE-proh- JES -tər-ohn ASS -i-tayt |
| Handelsnamn | Provera, Depo-Provera, Depo-SubQ Provera 104, Curretab, Cycrin, Farlutal, Gestapuran, Perlutex, Veramix, andra |
| Andra namn | MPA; DMPA; Metylhydroxiprogesteronacetat |
| AHFS / Drugs.com | Monografi |
| MedlinePlus | a604039 |
| Vägar administrering |
Genom munnen , sublingual , intramuskulär injektion , subkutan injektion |
| Drogklass | Progestogen ; Progestin ; Progestogenester ; Antigonadotropin ; Steroidal antiandrogen |
| ATC -kod | |
| Rättslig status | |
| Rättslig status | |
| Farmakokinetiska data | |
| Biotillgänglighet | Genom munnen: ~ 100% |
| Proteinbindning | 88% (till albumin ) |
| Ämnesomsättning | Lever ( hydroxylering ( CYP3A4 ), reduktion , konjugering ) |
| Eliminering halveringstid | Genom munnen: 12–33 timmar IM ( aq. Susp. ): ~ 50 dagar SC ( aq. Susp. ): ~ 40 dagar |
| Exkretion | Urin (som konjugat ) |
| Identifierare | |
| |
| CAS-nummer | |
| PubChem CID | |
| IUPHAR/BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEBI | |
| CHEMBL | |
| CompTox Dashboard ( EPA ) | |
| ECHA InfoCard |
100.000.689 |
| Kemiska och fysiska data | |
| Formel | C 24 H 34 O 4 |
| Molmassa | 386,532 g · mol −1 |
| 3D -modell ( JSmol ) | |
| Smältpunkt | 207 till 209 ° C (405 till 408 ° F) |
| |
| |
| (kontrollera) | |
Medroxyprogesteronacetat ( MPA ), även känt som depå medroxiprogesteronacetat ( DMPA ) i injicerbar form och säljs bland annat under varumärket Depo-Provera , är en hormonell medicin av progestintypen . Det används som en preventivmetod och som en del av menopausal hormonbehandling . Det används också för att behandla endometrios , onormal livmoderblödning , onormal sexualitet hos män och vissa typer av cancer . Läkemedlet är tillgängligt både ensamt och i kombination med ett östrogen . Det tas genom munnen , används under tungan eller genom injektion i en muskel eller fett .
Vanliga biverkningar inkluderar menstruationsstörningar som frånvaro av menstruation , buksmärtor och huvudvärk . Mer allvarliga biverkningar inkluderar benförlust , blodproppar , allergiska reaktioner och leverproblem . Användning rekommenderas inte under graviditeten eftersom det kan skada barnet . MPA är en konstgjord progestogen , och som sådan aktiverar den progesteronreceptorn , den biologiska målet av progesteron . Det har också svag glukokortikoid aktivitet och mycket svag androgen aktivitet men ingen annan viktig hormonell aktivitet. På grund av sin progestogena aktivitet minskar MPA kroppens frisättning av gonadotropiner och kan undertrycka könshormonnivåer . Det fungerar som en form av preventivmedel genom att förhindra ägglossning .
MPA upptäcktes 1956 och introducerades för medicinskt bruk i USA 1959. Det finns på Världshälsoorganisationens lista över viktiga läkemedel . MPA är det mest använda progestinet vid hormonbehandling i klimakteriet och vid preventivmedel som endast är gestagen . DMPA är godkänt för användning som en form av långtidsverkande preventivmedel i mer än 100 länder. År 2018 var det den 202: e vanligaste förskrivna medicinen i USA, med mer än 2 miljoner recept.
Medicinsk användning
Den vanligaste användningen av MPA är i form av DMPA som ett långtidsverkande preventivmedel som endast är progestogen för att förhindra graviditet hos kvinnor. Det är ett extremt effektivt preventivmedel när det används med relativt höga doser för att förhindra ägglossning . MPA används också i kombination med ett östrogen vid hormonbehandling vid klimakteriet hos postmenopausala kvinnor för att behandla och förebygga klimakteriebesvär såsom värmevallningar , vaginal atrofi och osteoporos . Det används i menopausal hormonbehandling specifikt för att förhindra endometrial hyperplasi och cancer som annars skulle orsakas av långvarig ostoppad östrogenbehandling hos kvinnor med intakta livmoder . Förutom preventivmedel och menopausal hormonbehandling används MPA vid behandling av gynekologiska och menstruationsstörningar som dysmenorré , amenorré och endometrios . Tillsammans med andra progestiner utvecklades MPA för att möjliggöra oral gestagenterapi, eftersom progesteron (gestagenhormonet som produceras av människokroppen) inte kunde tas oralt i många decennier innan mikroniseringsprocessen utvecklades och blev genomförbar när det gäller farmaceutisk tillverkning .
DMPA minskar sexlusten hos män och används som en form av kemisk kastration för att kontrollera olämpligt eller oönskat sexuellt beteende hos personer med parafilier eller hypersexualitet , inklusive hos dömda sexbrottslingar . DMPA har också använts för att behandla godartad prostatahyperplasi , som en palliativ aptitstimulant för cancerpatienter , och vid höga doser (800 mg per dag) för att behandla vissa hormonberoende cancerformer inklusive endometriecancer , njurcancer och bröstcancer . MPA har också ordinerats i feminiserande hormonbehandling för transpersoner på grund av dess gestagena och funktionella antiandrogena effekter. Det har använts för att fördröja puberteten hos barn med för tidig pubertet men är inte tillfredsställande för detta ändamål eftersom det inte kan undertrycka puberteten helt. DMPA vid höga doser har rapporterats vara definitivt effektivt även vid behandling av hirsutism .
Även om det inte används som en behandling för epilepsi , har MPA visat sig minska frekvensen av anfall och interagerar inte med antiepileptika . MPA stör inte blodpropp och verkar förbättra blodparametrarna för kvinnor med sicklecellanemi . Inte heller MPA tycks inte påverka levern metabolism , och kan förbättra primär biliär cirros och kronisk aktiv hepatit . Kvinnor som tar MPA kan uppleva spotting strax efter att medicinen påbörjats men är vanligtvis inte tillräckligt allvarliga för att kräva medicinsk intervention. Vid längre användning kan amenorré (frånvaro av menstruation ) inträffa liksom oregelbunden menstruation, vilket är en stor källa till missnöje, även om båda kan leda till förbättringar med järnbrist och risk för bäckeninflammatorisk sjukdom och ofta inte leder till att medicinen avbryts.
Preventivmedel
| Depå medroxiprogesteronacetat (DMPA) | |
|---|---|
 | |
| Bakgrund | |
| Typ | Hormonell |
| Första användningen | 1969 |
| Handelsnamn | Depo-Provera, Depo-SubQ Provera 104, andra |
| AHFS / Drugs.com | depo-provera |
| Misslyckande (första året) | |
| Perfekt användning | 0,2% |
| Typisk användning | 6% |
| Användande | |
| Varaktighetseffekt | 3 månader (12–14 veckor) |
| Reversibilitet | 3–18 månader |
| Användarpåminnelser | Maxintervall är knappt 3 månader |
| Klinikgranskning | 12 veckor |
| Fördelar och nackdelar | |
| STI -skydd | Nej |
| Periodens nackdelar | Särskilt vid första injektionen kan det förekomma fläckar |
| Periodens fördelar | Vanligtvis inga perioder från andra injektionen |
| Fördelar | Särskilt bra om det är dåligt med piller. Minskad risk för endometriecancer. |
| Risker | Minskad bentäthet, som kan vända efter avbrott |
| Medicinska anteckningar | |
| För dem som har för avsikt att starta familj, föreslå byte 6 månader före alternativ metod (t.ex. POP ) som möjliggör mer tillförlitlig återvändande fertilitet. | |
DMPA, under varumärken som Depo-Provera och Depo-SubQ Provera 104, används vid hormonell preventivmedel som ett långvarigt injicerbart preventivmedel endast för gestagen för att förhindra graviditet hos kvinnor. Det ges genom intramuskulär eller subkutan injektion och bildar en långvarig depå , från vilken den långsamt frigörs under en period av flera månader. Det tar en vecka att träda i kraft om det ges efter de första fem dagarna av menstruationscykeln och är omedelbart effektivt om det ges under de första fem dagarna av menstruationscykeln. Uppskattningar av första års misslyckande är cirka 0,3%. MPA är effektivt för att förhindra graviditet, men ger inget skydd mot sexuellt överförbara infektioner (STI).
Effektivitet
Trussells uppskattade perfekta användning första året misslyckande för DMPA som genomsnittet av misslyckande i sju kliniska prövningar på 0,3%. Det ansågs vara perfekt användning eftersom de kliniska prövningarna mätte effekt under faktisk användning av DMPA definierat som inte längre än 14 eller 15 veckor efter en injektion (dvs inte mer än 1 eller 2 veckor försent för nästa injektion).
Före 2004 var Trussells typiska användningsfel för DMPA densamma som hans perfekta användningsfel : 0,3%.
- DMPA uppskattad typisk användning första års misslyckande = 0,3% i:
- Contraceptive Technology, 16: e reviderade upplagan (1994)
-
Contraceptive Technology, 17: e reviderade upplagan (1998)
- Antogs 1998 av FDA för sin nuvarande vägledning för Uniform Contraceptive Labeling
Under 2004, med hjälp av 1995 års NSFG -misslyckande, ökade Trussell (med 10 gånger) sin vanliga användningsfel för DMPA från 0,3% till 3%.
- DMPA uppskattad typisk användning första års misslyckande = 3% i:
- Contraceptive Technology, 18: e reviderade upplagan (2004)
- Contraceptive Technology, 19: e reviderade upplagan (2007)
Trussell använde inte 1995 års NSFG-misslyckande som typiska användningsfel för de två då nyligen tillgängliga långverkande preventivmedlen, Norplant- implantatet (2,3%) och ParaGard koppar T 380A IUD (3,7%), vilket var (som med DMPA ) en storleksordning högre än i kliniska prövningar. Eftersom Norplant och ParaGard inte tillåter något utrymme för användarfel, tillskrivs deras mycket högre NSFG -misslyckande 1995 av Trussell p -överrapportering av preventivmedel vid en befruktning som ledde till en levande födelse.
Fördelar
DMPA har ett antal fördelar och fördelar:
- Mycket effektiv för att förhindra graviditet.
- Injiceras var 12: e vecka. Den enda fortsatta åtgärden är att boka efterföljande injektioner var tolfte vecka och övervaka biverkningar för att säkerställa att de inte kräver läkarvård.
- Inget östrogen . Ingen ökad risk för djup ventrombos , lungemboli , stroke eller hjärtinfarkt .
- Minimala läkemedelsinteraktioner (jämfört med andra hormonella preventivmedel ).
- Minskad risk för endometriecancer . DMPA minskar risken för endometriecancer med 80%. Den minskade risken för endometriecancer hos DMPA-användare antas bero på både den direkta antiproliferativa effekten av gestagen på endometriet och den indirekta minskningen av östrogennivåer genom undertryckande av äggstocksfollikulär utveckling.
- Minskad risk för järnbristanemi , bäckeninflammatorisk sjukdom (PID) , ektopisk graviditet och livmoderfibrer .
- Minskade symptom på endometrios .
- Minskad förekomst av primär dysmenorré , ägglossningssmärta och funktionella cystor på äggstockarna .
- Minskad förekomst av anfall hos kvinnor med epilepsi . Till skillnad från de flesta andra hormonella preventivmedel påverkas dessutom inte DMPAs preventivmedel av enzyminducerande antiepileptika .
- Minskad förekomst och svårighetsgrad av sicklecellskriser hos kvinnor med sicklecellsjukdom.
Förenade kungarikets hälsoministerium har aktivt främjat långtidsverkande reversibel preventivmedel sedan 2008, särskilt för unga; följt av riktlinjerna från National Institute for Health and Clinical Excellence från oktober 2005 . Att ge råd om dessa preventivmetoder har inkluderats i 2009 års kvalitets- och resultatram "god praxis" för primärvården.
Jämförelse
Förespråkare för bioidentisk hormonbehandling tror att progesteron ger färre biverkningar och förbättrad livskvalitet jämfört med MPA. Beviset för denna uppfattning har ifrågasatts; MPA absorberas bättre när det tas i munnen, med en mycket längre eliminationshalveringstid som leder till mer stabila blodnivåer, men det kan leda till större ömhet i bröstet och mer sporadisk vaginal blödning . De två föreningarna skiljer sig inte åt i deras förmåga att undertrycka endometriehyperplasi och ökar inte heller risken för lungemboli . De två medicinerna har inte jämförts tillräckligt i direkta tester med tydliga slutsatser om säkerhet och överlägsenhet.
Tillgängliga blanketter
MPA finns ensamt i form av 2,5, 5 och 10 mg orala tabletter , som en 150 mg/ml (1 ml) eller 400 mg/ml (2,5 ml) mikrokristallin vattenhaltig suspension för intramuskulär injektion och som en 104 mg ( 0,65 ml 160 mg/ml) mikrokristallin vattenhaltig suspension för subkutan injektion . Det har också marknadsförts i form av 100, 200, 250, 400 och 500 mg orala tabletter; 500 och 1000 mg orala suspensioner; och som en 50 mg/ml mikrokristallin vattenhaltig suspension för intramuskulär injektion. En 100 mg/ml mikrokristallin vattenhaltig suspension för intramuskulär injektion var tidigare också tillgänglig. Förutom enläkemedelsformuleringar finns MPA tillgängligt i form av orala tabletter i kombination med konjugerade östrogener (CEE), östradiol och östradiolvalerat för användning vid klimakteriet av menopausal hormon, och är tillgängligt i kombination med östradiolcypionat i ett mikrokristallint vattenhaltigt vatten suspension som ett kombinerat injicerbart preventivmedel .
Depo-Provera är varumärket för en 150 mg mikrokristallin vattenhaltig suspension av DMPA som administreras genom intramuskulär injektion . Skottet måste injiceras i lår, rumpa eller deltoidmuskel fyra gånger per år (var 11 till 13 veckor) och ger graviditetsskydd direkt efter den första injektionen. Depo-subQ Provera 104 är en variant av den ursprungliga intramuskulära DMPA som istället är en 104 mg mikrokristallin dos i vattenhaltig suspension administrerad genom subkutan injektion. Den innehåller 69% av MPA som finns i den ursprungliga intramuskulära DMPA -formuleringen. Det kan injiceras med en mindre injektionsnål som lägger in medicinen strax under huden, i stället för i muskeln, antingen i buken eller låret. Denna subkutana injektion gör anspråk på att minska biverkningarna av DMPA samtidigt som man bibehåller alla samma fördelar med den ursprungliga intramuskulära DMPA.
Kontraindikationer
MPA rekommenderas vanligtvis inte på grund av oacceptabel hälsorisk eller för att det inte indikeras i följande fall:
Villkor där de teoretiska eller beprövade riskerna vanligtvis överväger fördelarna med att använda DMPA:
- Flera riskfaktorer för artär kardiovaskulär sjukdom
- Nuvarande djup ventrombos eller lungemboli
- Migränhuvudvärk med aura när du använder DMPA
- Innan utvärdering av oförklarlig vaginal blödning misstänks vara ett allvarligt tillstånd
- En historia av bröstcancer och inga tecken på aktuell sjukdom på fem år
- Aktiv leversjukdom : (akut viral hepatit , svår dekompenserad cirros , godartade eller maligna levertumörer )
- Orostillstånd för östrogenbrist och minskade HDL -nivåer teoretiskt ökar kardiovaskulär risk:
- Hypertoni med kärlsjukdom
- Aktuell och historia av ischemisk hjärtsjukdom
- Historien om stroke
- Diabetes i över 20 år eller med nefropati / retinopati / neuropati eller kärlsjukdom
Villkor som utgör en oacceptabel hälsorisk om DMPA används:
- Nuvarande eller nyligen bröstcancer (en hormonellt känslig tumör)
Villkor där användning inte anges och inte bör initieras:
MPA rekommenderas inte för användning före menarche eller före eller under återhämtning från operationen .
Bieffekter
Hos kvinnor är de vanligaste biverkningarna av MPA akne, förändringar i menstruationsflödet, dåsighet och kan orsaka fosterskador om de tas av gravida kvinnor. Andra vanliga biverkningar inkluderar ömhet i bröstet , ökat ansiktshår, minskat hårbotten, svårigheter att somna eller somna om, magsmärtor och viktminskning eller viktökning. Sänkt libido har rapporterats som en bieffekt av MPA hos kvinnor. DMPA kan påverka menstruationsblödning. Efter ett års användning upplever 55% av kvinnorna amenorré (missade perioder); efter 2 år stiger kursen till 68%. Under de första månaderna av användningen rapporterades "oregelbunden eller oförutsägbar blödning eller spotting, eller sällan kraftig eller kontinuerlig blödning". MPA verkar inte vara associerat med vitamin B12 -brist . Uppgifter om viktökning med DMPA är likaledes inkonsekventa.
Vid höga doser för behandling av bröstcancer kan MPA orsaka viktökning och kan förvärra diabetes mellitus och ödem (särskilt i ansiktet). Biverkningarna toppar vid fem veckor och reduceras med lägre doser. Mindre frekventa effekter kan innefatta trombos (även om det inte är klart om detta verkligen är en risk, det kan inte uteslutas), smärtsam urinering , huvudvärk , illamående och kräkningar . När det används som en form av androgenberövningsterapi hos män, inkluderar vanligare klagomål minskad libido , impotens , minskad ejakulatvolym och inom tre dagar kemisk kastration . Vid extremt höga doser (används för att behandla cancer, inte för preventivmedel) kan MPA orsaka binjureundertryckning och kan störa kolhydratmetabolismen, men orsakar inte diabetes .
När det används som en form av injicerad preventivmedel finns det en försenad återkomst av fertiliteten . Den genomsnittliga återgången till fertilitet är 9 till 10 månader efter den sista injektionen, vilket tar längre tid för överviktiga eller fetma kvinnor. Efter 18 månader efter den sista injektionen är fertiliteten densamma som hos tidigare användare av andra preventivmetoder. Foster som utsätts för gestagener har visat högre genitala abnormiteter, låg födelsevikt och ökad ektopisk graviditet, särskilt när MPA används som en injicerad form av långvarig preventivmedel. En studie av oavsiktliga graviditeter bland fattiga kvinnor i Thailand fann att spädbarn som utsatts för DMPA under graviditeten hade en högre risk för låg födelsevikt och 80% större risk än vanligt att dö under det första levnadsåret.
Humör förändras
Det har funnits farhågor om en möjlig risk för depression och humörförändringar med progestiner som MPA, och detta har lett till att vissa läkare och kvinnor har motvilja att använda dem. Men i motsats till vad många tror, tyder de flesta undersökningar på att progestiner inte orsakar negativa psykologiska effekter som depression eller ångest . En systematisk granskning från 2018 av sambandet mellan gestagenbaserat preventivmedel och depression inkluderade tre stora studier av DMPA och rapporterade ingen koppling mellan DMPA och depression. Enligt en granskning av DMPA från 2003 indikerar majoriteten av publicerade kliniska studier att DMPA inte är associerat med depression, och de övergripande uppgifterna stöder tanken att medicinen inte påverkar humöret signifikant.
I den största studien som hittills har utvärderat sambandet mellan MPA och depression, där över 3900 kvinnor behandlades med DMPA i upp till sju år, var incidensen av depression sällan 1,5% och avbrott på grund av depression 0,5% . Denna studie inkluderade inte baslinjedata om depression, och på grund av förekomsten av depression i studien krävde FDA förpackningsmärkning för DMPA om att kvinnor med depression ska observeras noggrant och att DMPA ska avbrytas om depression uppstår igen. En efterföljande studie av 495 kvinnor som behandlats med DMPA under ett år visade att medelvärdet för depression minskade något i hela gruppen av fortsatta användare från 7,4 till 6,7 (med 9,5%) och minskade i kvintilen för den gruppen med högst depression vid baslinjen från 15,4 till 9,5 (med 38%). Baserat på resultaten av denna studie och andra började en enighet uppstå om att DMPA faktiskt inte ökar risken för depression eller förvärrar svårigheten av redan befintlig depression.
På samma sätt som DMPA för hormonellt preventivmedel, Heart and Estrogen/Progestin Replacement Study (HERS), en studie av 2763 postmenopausala kvinnor behandlade med 0,625 mg/dag orala CEE plus 2,5 mg/dag oral MPA eller placebo i 36 månader som en metod för menopausal hormonbehandling , fann ingen förändring i depressiva symptom. Vissa små studier har dock rapporterat att gestagen som MPA kan motverka fördelaktiga effekter av östrogener mot depression.
Långsiktiga effekter
De Women Health Initiative undersökt användningen av en kombination av orala cees och MPA jämfört med placebo. Studien avbröts i förtid när tidigare oväntade risker upptäcktes, särskilt upptäckten att även om dödligheten av alla orsaker inte påverkades av hormonbehandlingen, fördelarna med klimakteriet hormonbehandling (minskad risk för höftfraktur , kolorektal och endometriecancer och alla andra dödsorsaker) kompenserades av ökad risk för kranskärlssjukdom , bröstcancer , stroke och lungemboli .
I kombination med CEE har MPA associerats med en ökad risk för bröstcancer , demens och tromb i ögat. I kombination med östrogener i allmänhet kan MPA öka risken för hjärt -kärlsjukdom , med en starkare koppling när det används av postmenopausala kvinnor som också tar CEE. Det var på grund av dessa oväntade interaktioner som Women's Health Initiative -studien avslutades tidigt på grund av de extra riskerna med menopausal hormonbehandling , vilket resulterade i en dramatisk minskning av både nya och förnyade recept för hormonbehandling.
Långsiktiga studier av användare av DMPA har funnit en liten eller ingen ökad övergripande risk för bröstcancer. Studiepopulationen visade dock en något ökad risk för bröstcancer hos de senaste användarna (DMPA -användning under de senaste fyra åren) under 35 år, liknande den som ses vid användning av kombinerade p -piller .
| Kliniskt resultat | Hypoteserad effekt på risk |
Östrogen och gestagen ( CE 0,625 mg/dag po + MPA 2,5 mg/dag po) (n = 16 608, med livmoder, 5,2–5,6 år uppföljning) |
Östrogen ensamt ( CE 0,625 mg / dag po) (n = 10.739, ingen livmoder, 6,8-7,1 år uppföljning) |
||||
|---|---|---|---|---|---|---|---|
| HR | 95% CI | AR | HR | 95% CI | AR | ||
| Kranskärlssjukdom | Minskade | 1.24 | 1.00–1.54 | +6 / 10 000 PY | 0,95 | 0,79–1,15 | −3 / 10 000 PY |
| Stroke | Minskade | 1.31 | 1,02–1,68 | +8 / 10 000 PY | 1,37 | 1.09–1.73 | +12 / 10 000 PY |
| Lungemboli | Ökat | 2.13 | 1.45–3.11 | +10 / 10 000 PY | 1,37 | 0,90–2,07 | +4 / 10 000 PY |
| Venös tromboembolism | Ökat | 2.06 | 1,57–2,70 | +18 / 10 000 PY | 1.32 | 0,99–1,75 | +8 / 10 000 PY |
| Bröstcancer | Ökat | 1.24 | 1,02–1,50 | +8 / 10 000 PY | 0,80 | 0.62–1.04 | −6 / 10 000 PY |
| Kolorektal cancer | Minskade | 0,56 | 0,38–0,81 | −7 / 10 000 PY | 1,08 | 0,75–1,55 | +1 / 10 000 PY |
| Endometrial cancer | - | 0,81 | 0,48–1,36 | −1 / 10 000 PY | - | - | - |
| Höftfrakturer | Minskade | 0,67 | 0,47–0,96 | −5 / 10 000 PY | 0,65 | 0,45–0,94 | −7 / 10 000 PY |
| Totala frakturer | Minskade | 0,76 | 0,69–0,83 | −47 / 10 000 PY | 0,71 | 0,64–0,80 | −53 / 10 000 PY |
| Total dödlighet | Minskade | 0,98 | 0,82–1,18 | −1 / 10 000 PY | 1.04 | 0,91–1,12 | +3 / 10 000 PY |
| Globalt index | - | 1.15 | 1.03–1.28 | +19 / 10 000 PY | 1,01 | 1.09–1.12 | +2 / 10 000 PY |
| Diabetes | - | 0,79 | 0,67–0,93 | 0,88 | 0,77–1,01 | ||
| Gallblåsan sjukdom | Ökat | 1,59 | 1.28–1.97 | 1,67 | 1.35–2.06 | ||
| Stressinkontinens | - | 1,87 | 1.61–2.18 | 2.15 | 1,77–2,82 | ||
| Uppmana inkontinens | - | 1.15 | 0,99–1,34 | 1.32 | 1.10–1.58 | ||
| Perifer artärsjukdom | - | 0,89 | 0,63–1,25 | 1.32 | 0,99–1,77 | ||
| Trolig demens | Minskade | 2,05 | 1.21–3.48 | 1,49 | 0,83–2,66 | ||
| Förkortningar: CE = konjugerade östrogener . MPA = medroxiprogesteronacetat . po = per muntlig . HR = riskförhållande . AR = hänförlig risk . Pys = personår år . CI = konfidensintervall . Anteckningar: Provstorlekar (n) inkluderar placebomottagare , som var ungefär hälften av patienterna. "Globalt index" definieras för varje kvinna som tiden för tidigaste diagnos för kranskärlssjukdom , stroke , lungemboli , bröstcancer , kolorektal cancer , endometriecancer (endast östrogen plus progestogrupp), höftfrakturer och död av andra orsaker. Källor: Se mall. | |||||||
Blodproppar
DMPA har associerats i flera studier med högre risk för venös tromboembolism (VTE) när det används som en form av preventivmedel som endast är gestagen hos kvinnor före klimakteriet. Ökningen av förekomsten av VTE sträcker sig från 2,2-faldigt till 3,6-faldigt. Förhöjd risk för VTE med DMPA är oväntad, eftersom DMPA har liten eller ingen effekt på koagulation och fibrinolytiska faktorer , och gestagener i sig själva normalt inte ökar risken för trombos. Det har hävdats att den högre förekomsten av DMPA har återspeglat förmånsskrivning av DMPA till kvinnor som anses ha ökad risk för VTE. Alternativt är det möjligt att MPA kan vara ett undantag bland gestagen vad gäller VTE -risk. En metaanalys från 2018 rapporterade att MPA var associerat med en 2,8 gånger högre risk för VTE än andra gestagener. Det är möjligt att glukokortikoidaktiviteten hos MPA kan öka risken för VTE.
Bentäthet
DMPA kan orsaka minskad bentäthet hos kvinnor före menopaus och hos män när de används utan östrogen, särskilt vid höga doser, även om detta verkar vara reversibelt till en normal nivå även efter flera års användning.
Den 17 november 2004 satte USA: s Food and Drug Administration en svart ruta -varning på etiketten, vilket indikerar att det finns potentiella negativa effekter av förlust av bentäthet. Även om det orsakar tillfällig benförlust , återfår de flesta kvinnor sin bentäthet helt efter att de har avbrutits. Den Världshälsoorganisationen (WHO) rekommenderar att användningen inte begränsas. American College of Obstetricians and Gynecologists noterar att de potentiella negativa effekterna på BMD balanseras mot de kända negativa effekterna av oavsiktlig graviditet med hjälp av andra preventivmetoder eller ingen metod, särskilt bland ungdomar.
Tre studier har föreslagit att benförlust är reversibel efter att DMPA avbrutits. Andra studier har föreslagit att effekten av DMPA -användning på postmenopausal bentäthet är minimal, kanske för att DMPA -användare upplever mindre benförlust vid klimakteriet. Användning efter toppbenmassa är förknippad med ökad benomsättning men ingen minskning av bentäthet.
FDA rekommenderar att DMPA inte används längre än 2 år, såvida det inte finns någon alternativ alternativ preventivmetod, på grund av oro över benförlust. Ett kommittéutlåtande från 2008 från American Congress of Obstetricians and Gynecologists (ACOG) informerar dock vårdgivare om att oro för förlust av bentäthet inte bör förhindra att DMPA förskrivs eller fortsätter efter 2 års användning.
HIV -risk
Det råder osäkerhet om risken för HIV -förvärv bland DMPA -användare; vissa observationsstudier tyder på en ökad risk för HIV -förvärv bland kvinnor som använder DMPA, medan andra inte gör det. Världshälsoorganisationen utfärdade uttalanden i februari 2012 och juli 2014 om att uppgifterna inte motiverar att ändra deras rekommendation om ingen begränsning - Medical Eligibility for Contraception (MEC) kategori 1 - om användning av DMPA hos kvinnor med hög risk för HIV. Två metaanalyser av observationsstudier i Afrika söder om Sahara publicerades i januari 2015. De fann en 1,4- till 1,5-faldig risk för HIV-förvärv för DMPA-användare i förhållande till ingen hormonell preventivanvändning. I januari 2015 utfärdade fakulteten för sexuell och reproduktiv hälso- och sjukvård vid Royal College of Obstetricians and Gynecologists ett uttalande som bekräftar att det inte finns någon anledning att avråda från användning av DMPA i Storbritannien även för kvinnor med hög risk för HIV -infektion. En systematisk granskning och metaanalys av risken för hiv-infektion hos DMPA-användare som publicerades hösten 2015 konstaterade att "de epidemiologiska och biologiska bevisen nu gör ett övertygande fall som DMPA ökar avsevärt risken för överföring av man till kvinna." År 2019 fann en randomiserad kontrollerad studie ingen signifikant koppling mellan användning av DMPA och HIV.
Amning
MPA kan användas av ammande mödrar. Kraftiga blödningar är möjlig om det ges i omedelbar postpartum tid och är bäst försenas till sex veckor efter födseln. Det kan användas inom fem dagar om det inte ammar. Medan en studie visade "ingen signifikant skillnad i födelsevikter eller förekomst av fosterskador" och "ingen signifikant växling av immunitet mot infektionssjukdom orsakad av bröstmjölk innehållande DMPA", hade en undergrupp av spädbarn vars mödrar började DMPA 2 dagar efter förlossningen en 75 % högre förekomst av läkarbesök för infektionssjukdomar under deras första levnadsår.
En större studie med längre uppföljning drog slutsatsen att "användning av DMPA under graviditet eller amning påverkar inte barnens långsiktiga tillväxt och utveckling negativt". Denna studie noterade också att "barn med DMPA-exponering under graviditet och amning hade en ökad risk för suboptimal tillväxt i höjd", men att "efter justering för socioekonomiska faktorer genom multipel logistisk regression var det ingen ökad risk för försämrad tillväxt bland DMPA- utsatta barn. " Studien noterade också att effekterna av DMPA -exponering på puberteten kräver ytterligare studier, eftersom så få barn över 10 år observerades.
Överdos
MPA har studerats vid "massiva" doser på upp till 5000 mg per dag oralt och 2000 mg per dag via intramuskulär injektion, utan större tolerabilitet eller säkerhetsproblem beskrivna. Överdosering beskrivs inte i Food and Drug Administration (FDA) produktetiketter för injicerad MPA (Depo-Provera eller Depo-SubQ Provera 104). I FDA -produktetiketten för oral MPA (Provera) står det att överdosering av ett östrogen och gestagen kan orsaka illamående och kräkningar , ömhet i bröstet , yrsel , buksmärta , dåsighet , trötthet och abstinensblödning . Enligt etiketten ska behandling av överdos bestå av att behandlingen med MPA avbryts och symtomatisk vård.
Interaktioner
MPA ökar risken för bröstcancer , demens och tromb när det används i kombination med CEE för att behandla klimakteriebesvär . När det används som preventivmedel interagerar MPA i allmänhet inte med andra mediciner. Kombinationen av MPA med aminoglutetimid för att behandla metastaser från bröstcancer har associerats med en ökning av depression . Johannesört kan minska effekten av MPA som preventivmedel på grund av accelerationen av dess ämnesomsättning .
Farmakologi
Farmakodynamik
MPA verkar som en agonist av progesteron , androgen , och glukokortikoidreceptorer (PR, AR, och GR, respektive), aktivering dessa receptorer med EC 50 -värden på cirka 0,01 nM, 1 nM och 10 nM, respektive. Det har försumbar affinitet för östrogenreceptorn . Läkemedlet har relativt hög affinitet för mineralokortikoidreceptorn , men trots detta har det ingen mineralokortikoid eller antimineralokortikoid aktivitet. De inneboende aktiviteter av MPA i aktivering av PR och AR har rapporterats att vara åtminstone likvärdiga med dem av progesteron och dihydrotestosteron (DHT), respektive, vilket indikerar att det är en fullständig agonist av dessa receptorer.
| PR | AR | ER | GR | HERR | |
|---|---|---|---|---|---|
| Progesteron | 50 | 0 | 0 | 10 | 100 |
| Klormadinonacetat | 67 | 5 | 0 | 8 | 0 |
| Cyproteronacetat | 90 | 6 | 0 | 6 | 8 |
| Medroxyprogesteronacetat | 115 | 5 | 0 | 29 | 160 |
| Megestrolacetat | 65 | 5 | 0 | 30 | 0 |
| Anmärkningar: Värdena är procentsatser (%). Referensligander (100%) var promegeston för PR , metribolone för AR , östradiol för ER , dexametason för GR , och aldosteron för MR . Källor: | |||||
Progestogen aktivitet
MPA är en potent agonist för progesteronreceptorn med liknande affinitet och effekt i förhållande till progesteron . Medan både MPA och dess deacetylerade analoga medroxiprogesteron binder till och ångrar PR, har MPA ungefär 100 gånger högre bindningsaffinitet och transaktiveringsstyrka i jämförelse. Som sådan, till skillnad från MPA, används medroxiprogesteron inte kliniskt, även om det har visat viss användning inom veterinärmedicin . Den orala dosen av MPA som krävs för att hämma ägglossningen (dvs den effektiva preventivmedelsdosen) är 10 mg/dag, medan 5 mg/dag inte var tillräcklig för att hämma ägglossningen hos alla kvinnor. I enlighet med detta var doseringen av MPA som tidigare använts i orala preventivmedel 10 mg per tablett. För jämförelse med MPA, doseringen av progesteron är krävs för att inhibera ägglossning 300 mg / dag, medan den för de 19-nortestosteron -derivat noretisteron och noretisteronacetat är endast 0,4 till 0,5 mg / dag.
Verkningsmekanismen för preventivmedel som endast innehåller gestagen som DMPA beror på gestagenaktivitet och dos. Högdosprogestogen-endast preventivmedel, såsom DMPA, hämmar follikulär utveckling och förhindrar ägglossning som deras främsta verkningsmekanism. Progestogenet minskar pulsfrekvensen för gonadotropinfrisättande hormon (GnRH) frisättning av hypotalamus , vilket minskar frisättningen av follikelstimulerande hormon (FSH) och luteiniserande hormon (LH) av den främre hypofysen . Minskade nivåer av FSH hämmar follikulär utveckling, vilket förhindrar en ökning av östradiolnivåer . Progestogen negativ feedback och bristen på östrogenpositiv feedback på LH -frisättning förhindrar en LH -ökning. Hämning av follikulär utveckling och frånvaro av en LH -ökning förhindrar ägglossning. En sekundär verkningsmekanism för alla progestogeninnehållande preventivmedel är hämning av spermiepenetrering genom förändringar i livmoderhalsen . Hämning av äggstocksfunktionen under DMPA -användning gör att endometrium blir tunt och atrofiskt. Dessa förändringar i endometrium kan teoretiskt förhindra implantation. Men eftersom DMPA är mycket effektivt för att hämma ägglossning och spermiepenetration är möjligheten till befruktning försumbar. Inga tillgängliga data stöder förebyggande av implantation som verkningsmekanism för DMPA.
| Förening | K i (nM) | EC 50 (nM) a | EC 50 (nM) b |
|---|---|---|---|
| Progesteron | 4.3 | 0,9 | 25 |
| Medroxyprogesteron | 241 | 47 | 32 |
| Medroxyprogesteronacetat | 1.2 | 0,6 | 0,15 |
| Fotnoter: a = Coactivator -rekrytering. b = Reporter celllinje. Källor: | |||
| Progestogen |
OID (mg/dag) |
TFD (mg/cykel) |
TFD (mg/dag) |
ODP (mg/dag) |
ECD (mg/dag) |
|---|---|---|---|---|---|
| Progesteron | 300 | 4200 | 200–300 | - | 200 |
| Klormadinonacetat | 1.7 | 20–30 | 10 | 2.0 | 5–10 |
| Cyproteronacetat | 1.0 | 20 | 1.0 | 2.0 | 1.0 |
| Medroxyprogesteronacetat | 10 | 50 | 5–10 | ? | 5.0 |
| Megestrolacetat | ? | 50 | ? | ? | 5.0 |
| Förkortningar: OID = ägglossning -hämmande dos (utan ytterligare östrogen). TFD = endometrial transformation dosering. ODP = oral dos i kommersiella preventivmedel. ECD = uppskattad jämförbar dos. Källor: | |||||
| Förening | Form | Dos för specifik användning (mg) | DOA | |||
|---|---|---|---|---|---|---|
| TFD | POICD | CICD | ||||
| Algestonacetofenid | Oljesol. | - | - | 75–150 | 14–32 d | |
| Gestonorone caproate | Oljesol. | 25–50 | - | - | 8–13 d | |
| Hydroxyprogest. acetat | Aq. misst. | 350 | - | - | 9–16 d | |
| Hydroxyprogest. caproate | Oljesol. | 250–500 | - | 250–500 | 5–21 d | |
| Medroxyprog. acetat | Aq. misst. | 50–100 | 150 | 25 | 14–50+ d | |
| Megestrolacetat | Aq. misst. | - | - | 25 | > 14 d | |
| Noretisteron enanthate | Oljesol. | 100–200 | 200 | 50 | 11–52 d | |
| Progesteron | Oljesol. | 200 | - | - | 2–6 d | |
| Aq. soln. | ? | - | - | 1–2 d | ||
| Aq. misst. | 50–200 | - | - | 7–14 d | ||
|
Anteckningar och källor:
|
||||||
Antigonadotropa och antikortikotropa effekter
MPA undertrycker hypotalamisk -hypofys -adrenal (HPA) och hypotalamisk -hypofys -gonadal (HPG) axel vid tillräckliga doser, vilket resulterar i minskade nivåer av gonadotropiner , androgener , östrogener , adrenokortikotropiskt hormon (ACTH) och kortisol , samt nivåer av kön hormonbindande globulin (SHBG). Det finns bevis för att de undertryckande effekterna av MPA på HPG -axeln medieras av aktivering av både PR och AR i hypofysen . På grund av dess effekter på androgennivåer kan MPA ge starka funktionella antiandrogena effekter och används vid behandling av androgenberoende tillstånd, såsom tidig pubertet hos pojkar och hypersexualitet hos män. Eftersom läkemedlet också undertrycker östrogennivåer kan MPA dessutom ge starka funktionella antiöstrogena effekter på samma sätt och har använts för att behandla östrogenberoende tillstånd, såsom tidig pubertet hos flickor och endometrios hos kvinnor. På grund av låga östrogennivåer utgör användningen av MPA utan östrogen en risk för minskad bentäthet och andra symptom på östrogenbrist .
Oral MPA har visat sig undertrycka testosteronnivåer hos män med cirka 30% (från 831 ng/dL till 585 ng/dL) i en dos av 20 mg/dag, med cirka 45 till 75% (i genomsnitt 60%; till 150– 400 ng/dL) i en dos av 60 mg/dag och med cirka 70 till 75% (från 832–862 ng/dL till 214–251 ng/dL) i en dos av 100 mg/dag. Doser av oral MPA på 2,5 till 30 mg/dag i kombination med östrogener har använts för att undertrycka testosteronnivåer hos transpersoner. Mycket höga doser av intramuskulär MPA på 150 till 500 mg per vecka (men upp till 900 mg per vecka) kan undertrycka testosteronnivåerna till mindre än 100 ng/dL. Den typiska initialdosen intramuskulär MPA för testosteronsuppression hos män med parafili är 400 eller 500 mg per vecka.
Androgen aktivitet
MPA är en potent full agonist av AR. Dess aktivering av AR kan spela en viktig och viktig roll i dess antigonadotropa effekter och i dess fördelaktiga effekter mot bröstcancer . Men även om MPA kan ge androgena biverkningar som akne och hirsutism hos vissa kvinnor, gör det sällan det, och när sådana symtom uppträder tenderar de att vara milda, oavsett vilken dos som används. Faktum är att troligen på grund av dess undertryckande åtgärder på androgennivåer har det rapporterats att MPA generellt är mycket effektivt för att förbättra redan existerande symtom på hirsutism hos kvinnor med tillståndet. Dessutom orsakar MPA sällan några androgena effekter hos barn med för tidig pubertet, även vid mycket höga doser. Anledningen till den allmänna avsaknaden av viriliserande effekter med MPA, trots att den binder till och aktiverar AR med hög affinitet och denna åtgärd potentiellt spelar en viktig roll i många av dess fysiologiska och terapeutiska effekter, är inte helt klar. MPA har emellertid visat sig interagera med AR på olika sätt jämfört med andra agonister i receptorn, såsom dihydrotestosteron (DHT). Resultatet av denna skillnad verkar vara att MPA binder till AR med en liknande affinitet och inneboende aktivitet som DHT, men kräver cirka 100 gånger högre koncentrationer för en jämförbar induktion av gentranskription , samtidigt som den inte motverkar transkriptionell aktivitet av normala androgener som DHT vid vilken koncentration som helst. Således kan detta förklara MPA: s låga benägenhet att producera androgena biverkningar.
MPA visar svaga androgena effekter på leverproteinsyntes , på liknande sätt till andra svagt androgena progestiner såsom megestrolacetat och 19-nortestosteron -derivat . Även om det inte motverkar östrogeninducerade ökningar av triglycerider och HDL-kolesterol kan DMPA varannan vecka minska nivåerna av HDL-kolesterol. Dessutom har MPA visat sig hämma produktionen av könshormonbindande globulin (SHBG) i levern . Vid en dos av 10 mg/dag oral MPA har det visat sig minska SHBG -nivåerna i cirkulation med 14 till 18% hos kvinnor som tar 4 mg/dag oralt östradiolvalerat . Omvänt, i en studie som kombinerade 2,5 mg/dag oral MPA med olika orala östrogener, sågs inget inflytande av MPA på östrogeninducerade ökningar av SHBG-nivåer. I en annan studie med högre doser var SHBG-nivåerna lägre med 59% i en grupp kvinnor som behandlades med 50 mg/dag oral MPA ensam jämfört med en obehandlad kontrollgrupp kvinnor. I en massdosstudie av oral MPA (1000 mg/dag) minskade medicinen SHBG-nivåerna med cirka 80%.
Till skillnad från de relaterade steroiderna megestrolacetat och cyproteronacetat är MPA inte en antagonist av AR och har inte direkt antiandrogen aktivitet. Som sådan, även om MPA ibland beskrivs som ett antiandrogen , är det inte en "sann" antiandrogen (dvs AR -antagonist).
Glukokortikoidaktivitet
Som agonist för GR har MPA glukokortikoidaktivitet och kan som ett resultat orsaka symtom på Cushings syndrom , steroid diabetes och binjureinsufficiens vid tillräckligt höga doser. Det har föreslagits att glukokortikoidaktiviteten hos MPA kan bidra till benförlust. Glukokortikoidaktiviteten hos MPA kan också resultera i en uppreglering av trombinreceptorn i blodkärlens väggar, vilket kan bidra till prokoagulerande effekter av MPA och risk för venös tromboembolism och åderförkalkning . Den relativa glukokortikoidaktiviteten för MPA är bland de högsta av de kliniskt använda progestinerna.
| Steroid | Klass | TR ( ↑ ) a | GR (%) b |
|---|---|---|---|
| Dexametason | Kortikosteroid | ++ | 100 |
| Etinylöstradiol | Östrogen | - | 0 |
| Etonogestrel | Progestin | + | 14 |
| Gestodene | Progestin | + | 27 |
| Levonorgestrel | Progestin | - | 1 |
| Medroxyprogesteronacetat | Progestin | + | 29 |
| Noretisteron | Progestin | - | 0 |
| Norgestimat | Progestin | - | 1 |
| Progesteron | Progestogen | + | 10 |
| Fotnoter: a = Trombin receptor (TR) uppreglering (↑) i vaskulära glatta muskelceller (VSMC). b = RBA (%) för glukokortikoidreceptorn (GR). Styrka: - = Ingen effekt. + = Uttalad effekt. ++ = Stark effekt. Källor: | |||
Steroidogeneshämning
MPA har visat sig fungera som en konkurrerande hämmare av råtta 3a-hydroxiosteroiddehydrogenas (3α-HSD). Detta enzym är avgörande för omvandlingen av progesteron , deoxikortikosteron och DHT till hämmande neurosteroider såsom allopregnanolon , THDOC respektive 3a-androstanediol . MPA har beskrivits som mycket potent i dess inhibering av rått-3α-HSD, med en IC- 50 av 0,2 | iM och ett K i (i rått testikulära homogenat ) av 0,42 | iM. Inhibering av 3a-HSD med MPA verkar dock inte ha bekräftats med användning av humana proteiner än, och de koncentrationer som krävs med råttproteiner ligger långt över typiska humana terapeutiska koncentrationer.
MPA har identifierats som en konkurrerande hämmare av humant 3β-hydroxysteroiddehydrogenas/A 5-4 isomeras II (3β-HSD II). Detta enzym är viktigt för biosyntesen av könssteroider och kortikosteroider . K i MPA för inhibition av 3β-HSD II är 3,0 | iM, och denna koncentration är enligt uppgift nära de cirkulerande nivåerna av medicinen som uppnås genom mycket höga terapeutiska doser av MPA av 5 till 20 mg / kg / dag (doser av 300 till 1200 mg/dag för en person på 60 kg (132 lb)). Bortsett från 3β-HSD II visade det sig att andra humana steroidogena enzymer, inklusive kolesterolsideklyvningsenzym (P450scc/CYP11A1) och 17a-hydroxylas/17,20-lyas (CYP17A1), inte hämmades av MPA. MPA har visat sig vara effektiva vid behandling av gonadotropin oberoende tidig pubertet och bröstcancer i postmenopausala kvinnor med höga doser, och hämning av 3β-HSD II kan vara ansvarig för dess effektivitet under dessa förhållanden.
GABA A -receptor allosterisk modulering
Progesteron , via omvandling till neurosteroider som 5α-dihydroprogesteron , 5β-dihydroprogesteron , allopregnanolon och pregnanolon (katalyserad av enzymerna 5α- och 5β-reduktas och 3α- och 3β-HSD), är en positiv allosterisk modulator för GABA A- receptorn , och är associerad med en mängd olika effekter som förmedlas av denna egenskap, inklusive yrsel , sedering , hypnotiska tillstånd , humörförändringar , ångest och kognitiv/minnesstörning , samt effektivitet som ett antikonvulsivt medel vid behandling av katamenial epilepsi . Det har också visat sig att den ger anestesi via denna åtgärd hos djur när den administreras i tillräckligt höga doser. MPA visade sig minska signifikant antalet anfall när det läggs till befintliga antikonvulsiva behandlingar hos 11 av 14 kvinnor med okontrollerad epilepsi , och har också rapporterats inducera anestesi hos djur, vilket ökar möjligheten att det kan modulera GABA A -receptorn på samma sätt som progesteron.
MPA delar några av samma metaboliska vägar för progesteron och kan analogt omvandlas till metaboliter såsom 5α-dihydro-MPA (DHMPA) och 3α, 5α-tetrahydro-MPA (THMPA). Till skillnad från de minskade metaboliterna av progesteron har DHMPA och THMPA visat sig inte modulera GABA A -receptorn. Omvänt, till skillnad från progesteron, modulerar MPA själv faktiskt GABA A -receptorn, men särskilt inte vid neurosteroidbindningsstället. I stället för att fungera som en potentiator för receptorn verkar MPA dock fungera som en negativ allosterisk modulator . Medan de reducerade metaboliter av progesteron förbättra bindning av bensodiazepin flunitrazepam till GABA A -receptorn in vitro , kan MPA delvis hämma bindningen av flunitrazepam med upp till 40% med halv-maximal inhibering vid 1 pM. Koncentrationerna av MPA som krävs för hämning är emellertid höga i förhållande till terapeutiska koncentrationer, och därför är denna verkan troligen av liten eller ingen klinisk relevans. Bristen på förstärkning av GABA A -receptorn med MPA eller dess metaboliter är överraskande med tanke på de uppenbara antikonvulsiva och anestetiska effekterna av MPA som beskrivits ovan, och de förblir oförklarliga.
Kliniska studier med massiva doser på upp till 5000 mg/dag oral MPA och 2000 mg/dag intramuskulär MPA i 30 dagar hos kvinnor med avancerad bröstcancer har rapporterat "inga relevanta biverkningar", vilket tyder på att MPA inte har någon meningsfull direkt effekt på GABA En receptor hos människor även vid extremt höga doser.
Appetitstimulering
Även om MPA och det närbesläktade läkemedlet megestrolacetat är effektiva aptitstimulerande medel vid mycket höga doser, är verkningsmekanismen för deras fördelaktiga effekter på aptiten inte helt klar. Men glukokortikoid , cytokin och eventuellt anabola -relaterade mekanismer antas eventuellt vara inblandade, och ett antal nedströmsförändringar har varit inblandade, inklusive stimulering av frisättningen av neuropeptid Y i hypotalamus , modulering av kalciumkanaler i ventromedial hypothalamus och hämning av utsöndringen av proinflammatoriska cytokiner inklusive IL-1α , IL-1β , IL-6 och TNF-α , åtgärder som alla har kopplats till en ökning av aptiten.
Annan aktivitet
MPA stimulerar svagt den proliferation av MCF-7- bröstcancerceller in vitro , en åtgärd som är oberoende av de klassiska PRs och i stället medieras via progesteronreceptormembrankomponenten-1 (PGRMC1). Vissa andra gestagener är också aktiva i denna analys, medan progesteron verkar neutralt. Det är oklart om dessa fynd kan förklara de olika riskerna för bröstcancer som observerats med progesteron, dydrogesteron och andra progestiner som medroxiprogesteronacetat och noretisteron i kliniska studier .
Farmakokinetik
Absorption
Överraskande få studier har genomförts på farmakokinetiken för MPA vid postmenopausala ersättningsdoser. Den biologiska tillgängligheten av MPA med oral administrering är cirka 100%. En engångsdos på 10 mg MPA har visat sig resultera i maximala MPA -nivåer på 1,2 till 5,2 ng/ml inom 2 timmar efter administrering med radioimmunanalys . Efter detta minskade MPA-nivåerna till 0,09 till 0,35 ng/ml 12 timmar efter administrering. I en annan studie var toppnivåerna av MPA 3,4 till 4,4 ng/ml inom 1 till 4 timmar efter administrering av 10 mg oral MPA med radioimmunanalys. Därefter sjönk MPA -nivåerna till 0,3 till 0,6 ng/ml 24 timmar efter administrering. I en tredje studie var MPA -nivåerna 4,2 till 4,4 ng/ml efter en oral dos på 5 mg MPA och 6,0 ng/ml efter en oral dos på 10 mg MPA, båda med radioimmunanalys också.
Behandling av postmenopausala kvinnor med 2,5 eller 5 mg/dag MPA i kombination med östradiolvalerat i två veckor har visat sig snabbt öka cirkulerande MPA-nivåer, med steady-state- koncentrationer uppnådda efter 3 dagar och toppkoncentrationer inträffade 1,5 till 2 timmar efter intag. Med 2,5 mg/dag MPA var läkemedelsnivåerna 0,3 ng/ml (0,8 nmol/L) hos kvinnor under 60 år och 0,45 ng/ml (1,2 nmol/L) hos kvinnor 65 år eller äldre, och med 5 mg/dag MPA var nivåerna 0,6 ng/ml (1,6 nmol/L) hos kvinnor under 60 år och hos kvinnor 65 år eller äldre. Därför var nivåerna under kurvan för medicinen 1,6 till 1,8 gånger högre hos dem som var 65 år eller äldre i förhållande till dem som var 60 år eller yngre. Som sådan har MPA -nivåer visat sig variera med ålder, och MPA kan ha en ökad risk för biverkningar hos äldre postmenopausala kvinnor. Denna studie bedömde MPA-nivåer med hjälp av vätskekromatografi-tandem-masspektrometri (LC – MS/MS), en mer exakt metod för blodbestämningar.
Orala MPA -tabletter kan administreras sublingualt istället för oralt. Rektal administrering av MPA har också studerats.
Med intramuskulär administrering av 150 mg mikrokristallint MPA i vattenhaltig suspension kan medicinen detekteras i cirkulationen inom 30 minuter, serumkoncentrationer varierar men i allmänhet platå vid 1,0 ng/ml (2,6 nmol/L) i 3 månader. Efter detta sker en gradvis minskning av MPA-nivåerna, och medicinen kan detekteras i cirkulationen så länge som 6 till 9 månader efter injektionen. Den partikelstorlek av MPA kristaller påverkar avsevärt dess absorptionshastighet in i kroppen från den lokala vävnadsdepå när den används som en mikrokristallin vattensuspension via intramuskulär injektion. Mindre kristaller löser sig snabbare och absorberas snabbare, vilket resulterar i en kortare verkningstid. Partikelstorlekar kan variera mellan olika formuleringar av MPA, vilket potentiellt kan påverka klinisk effekt och tolerans.
Distribution
Den plasmaproteinbindning av MPA är 88%. Det är svagt bundet till albumin och är inte bundet till könshormonbindande globulin eller kortikosteroidbindande globulin .
Ämnesomsättning
Den Elimineringshalveringstiden av MPA via oral administrering har rapporterats som både 11,6 till 16,6 timmar och 33 timmar, under det att elimineringshalveringstiderna med intramuskulär och subkutan injektion av mikrokristallin MPA i vattenhaltig suspension är 50 och 40 dagar, respektive. Den metabolism av MPA är främst via hydroxylering , även på positioner C6β, C21, C2β och C1β, förmedlad huvudsakligen via CYP3A4 , men 3- och 5-dihydro och 3,5-tetrahydrometaboliter av MPA bildas också. Deacetylering av MPA och dess metaboliter (till t.ex. medroxiprogesteron ) har också observerats i väsentlig omfattning i icke-mänsklig primatforskning (30 till 70%). MPA och/eller dess metaboliter metaboliseras också via konjugering . Den C6α metyl och C17a acetoxi grupper av MPA göra den mer motståndskraftig mot metabolism och möjliggöra större biotillgänglighet än oral progesteron .
Eliminering
MPA elimineras 20 till 50% i urinen och 5 till 10% i avföring efter intravenös administrering . Mindre än 3% av en dos utsöndras i okonjugerad form.
Nivå -effekt relationer
Vid intramuskulär administrering hämmar de höga nivåerna av MPA i blodet luteiniserande hormon och ägglossning i flera månader, med en åtföljande minskning av serumprogesteron till under 0,4 ng/ml. Ägglossningen återupptas när blodnivåerna av MPA faller under 0,1 ng/ml. Serum östradiol förblir vid cirka 50 pg/ml i cirka fyra månader efter injektionen (med ett intervall på 10–92 pg/ml efter flera års användning) och stiger när MPA-nivåerna sjunker under 0,5 ng/ml.
Hot blinkar är sällsynta, medan MPA återfinns på betydande blodnivåer i kroppen, och vaginal fodret förblir fuktig och skrynklig. De livmoderslemhinnan genomgår atrofi , med små, raka körtlar och stroma som decidualized . Cervikal slem förblir viskös . På grund av dess stabila blodnivåer på lång sikt och flera effekter som förhindrar befruktning är MPA ett mycket effektivt preventivmedel .
Tid -koncentrationskurvor
MPA -nivåer med 2,5 eller 5 mg/dag oralt MPA i kombination med 1 eller 2 mg/dag östradiolvalerat ( Indivina ) hos postmenopausala kvinnor.
MPA-nivåer efter en enda 150 mg intramuskulär injektion av MPA (Depo-Provera) i vattenhaltig suspension hos kvinnor.
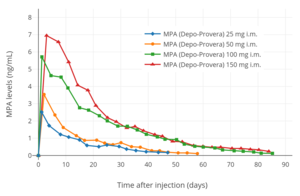
MPA-nivåer efter en enda 25 till 150 mg intramuskulär injektion av MPA (Depo-Provera) i vattenhaltig suspension hos kvinnor.
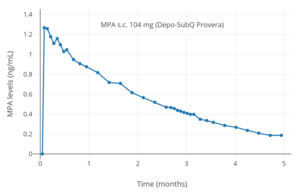
MPA-nivåer efter en enda 104 mg subkutan injektion av MPA (Depo-SubQ Provera) i vattenhaltig suspension hos kvinnor.
Kemi
MPA är en syntetisk pregnan steroid och ett derivat av progesteron och 17α-hydroxiprogesteron . Specifikt är det den 17α- acetat ester av medroxiprogesteron eller 6α- metylerade analog av hydroxiprogesteron-acetat . MPA är kemiskt känt som 6α-metyl-17α-acetoxiprogesteron eller som 6α-metyl-17α-acetoxipregn-4-en-3,20-dion, och dess generiska namn är en sammandragning av 6α-metyl-17a-hydroxiprogesteronacetat. MPA är nära besläktat med andra 17a-hydroxiprogesteronderivat, såsom klormadinonacetat , cyproteronacetat och megestrolacetat , samt medrogeston och nomegestrolacetat . 9α-Fluoromedroxyprogesteronacetat (FMPA), C9a fluoranalogen av MPA och en angiogeneshämmare med två storleksordningar större styrka jämfört med MPA, undersöktes för potentiell behandling av cancer men marknadsfördes aldrig.
Historia
MPA upptäcktes oberoende 1956 av Syntex och Upjohn Company . Det introducerades första gången den 18 juni 1959 av Upjohn i USA under varumärket Provera (2,5, 5 och 10 mg tabletter) för behandling av amenorré , metrorragi och återkommande missfall . En intramuskulär formulering av MPA, nu känd som DMPA (400 mg/ml MPA), introducerades också under varumärket Depo-Provera 1960 i USA för behandling av endometrial och njurcancer . MPA i kombination med etinylestradiol introducerades 1964 av Upjohn i USA under varumärket Provest (10 mg MPA och 50 μg etinylestradiol tabletter) som ett oralt preventivmedel , men denna formulering avbröts 1970. Denna formulering marknadsfördes av Upjohn utanför USA under varumärkena Provestral och Provestrol, medan Cyclo-Farlutal (eller Ciclofarlutal) och Nogest-S var formuleringar tillgängliga utanför USA med en annan dos (5 mg MPA och 50 eller 75 μg etinylestradiol-tabletter).
Efter utvecklingen i slutet av 1950-talet utvärderades DMPA först i kliniska prövningar för användning som ett injicerbart preventivmedel 1963. Upjohn sökte FDA- godkännande av intramuskulärt DMPA som ett långverkande preventivmedel under varumärket Depo-Provera (150 mg/ml MPA ) 1967, men ansökan avslogs. Denna formulering introducerades dock framgångsrikt i länder utanför USA för första gången 1969 och var tillgänglig i över 90 länder världen över 1992. Upjohn försökte få FDA -godkännande av DMPA som preventivmedel igen 1978, och ännu en gång 1983, men båda ansökningarna misslyckades på samma sätt som 1967 års ansökan. Men 1992 godkändes läkemedlet slutligen av FDA, under varumärket Depo-Provera, för användning som preventivmedel. En subkutan formulering av DMPA introducerades i USA som ett preventivmedel under varumärket Depo -SubQ Provera 104 (104 mg/0,65 ml MPA) i december 2004, och godkändes därefter också för behandling av endometriosrelaterad bäckensmärta.
MPA har också marknadsförts över hela världen under många andra varumärken som Farlutal, Perlutex och Gestapuran.
Samhälle och kultur
Generiska namn
Medroxiprogesteronacetat är den generiska namnet av läkemedlet och dess INN , USAN , BAN , och JAN , medan medrossiprogesterone är DCIT och medroxiprogesteron den DCF av dess fria alkoholformen. Det är också känt som 6α-metyl-17α-acetoxiprogesteron ( MAP ) eller 6α-metyl-17α-hydroxiprogesteronacetat .
Märkesnamn
MPA marknadsförs under ett stort antal varumärken över hela världen. Dess största märken är Provera som orala tabletter och Depo-Provera som en vattenhaltig suspension för intramuskulär injektion. En formulering av MPA som en vattenhaltig suspension för subkutan injektion är också tillgänglig i USA under varumärket Depo-SubQ Provera 104. Andra varumärken för MPA som är formulerade ensam inkluderar Farlutal och Sayana för klinisk användning och Depo-Promone, Perlutex, Promone -E och Veramix för veterinär användning. Förutom formuleringar för enstaka läkemedel marknadsförs MPA i kombination med östrogener CEE, östradiol och östradiolvalerat. Varumärken för MPA i kombination med CEE som orala tabletter i olika länder inkluderar Prempro, Premphase, Premique, Premia och Premelle. Varumärken för MPA i kombination med östradiol som orala tabletter inkluderar Indivina och Tridestra.
Tillgänglighet
Oral MPA och DMPA är allmänt tillgängliga över hela världen. Oral MPA är tillgänglig både ensam och i kombination med östrogener CEE, östradiol och östradiolvalerat. DMPA är registrerat för användning som en form av preventivmedel i mer än 100 länder världen över. Kombinationen av injicerad MPA och östradiolcypionat är godkänd för användning som en form av preventivmedel i 18 länder.
Förenta staterna
Från och med november 2016 är MPA tillgängligt i USA i följande formuleringar:
- Orala piller: Amen, Curretab, Cycrin, Provera - 2,5 mg, 5 mg, 10 mg
- Vattenhaltig suspension för intramuskulär injektion: Depo-Provera-150 mg/ml (för preventivmedel), 400 mg/ml (för cancer)
- Vattenhaltig suspension för subkutan injektion: Depo-SubQ Provera 104-104 mg/0,65 ml (för preventivmedel)
Det är också tillgängligt i kombination med ett östrogen i följande formuleringar:
- Orala piller: CEE och MPA (Prempro, Prempro (Premarin, Cycrin), Premphase (Premarin, Cycrin 14/14), Premphase 14/14, Prempro/Premphase) - 0,3 mg/1,5 mg; 0,45 mg / 1,5 mg; 0,625 mg / 2,5 mg; 0,625 mg / 5 mg
Medan följande formuleringar har avbrutits:
- Orala piller: etinylestradiol och MPA (Provest) - 50 μg / 10 mg
- Vattenhaltig suspension för intramuskulär injektion: östradiolcypionat och MPA (Lunelle) - 5 mg / 25 mg (för preventivmedel)
Delstaten Louisiana tillåter sexbrottslingar att få MPA.
Generation
Progestiner i p -piller grupperas ibland efter generation. Medan 19-nortestosteronprogestinerna konsekvent grupperas i generationer, utesluts vanligtvis de progestiner som är eller har använts i p-piller från sådana klassificeringar eller grupperas helt enkelt som "diverse" eller "pregnaner". I vilket fall som helst, baserat på datum för introduktion i sådana formuleringar från 1964, kan MPA betraktas som en "första generationens" gestagen.
Kontrovers
Utanför USA
- År 1994, när DMPA godkändes i Indien, rapporterade Indiens Economic and Political Weekly att "FDA äntligen licensierade läkemedlet 1990 som svar på oro över befolkningsexplosionen i tredje världen och ovilja från tredje världsregeringar att inte licensiera ett läkemedel licensierat i sitt ursprungsland. " Vissa forskare och kvinnogrupper i Indien fortsätter att motsätta sig DMPA. 2016 introducerade Indien DMPA depo-medroxyprogesteron IM-beredning i det offentliga hälsovårdssystemet.
- Den kanadensiska koalitionen på Depo-Provera, en koalition av kvinnors hälso- och yrkesgrupper, motsatte sig godkännande av DMPA i Kanada. Sedan godkännandet av DMPA i Kanada 1997 har en grupptalan mot 700 miljoner dollar väckts mot Pfizer av användare av DMPA som utvecklat osteoporos . Som svar hävdade Pfizer att det hade uppfyllt sin skyldighet att avslöja och diskutera riskerna med DMPA med det kanadensiska medicinska samhället.
- Kliniska prövningar av denna medicinering av kvinnor i Zimbabwe var kontroversiella med avseende på kränkningar av de mänskliga rättigheterna och medicinska experiment i Afrika .
- En kontrovers utbröt i Israel när regeringen anklagades för att ha gett DMPA till etiopiska invandrare utan deras samtycke. Vissa kvinnor hävdade att de fick höra att det var en vaccination. Den israeliska regeringen förnekade anklagelserna men gav de fyra hälsounderhållsorganisationerna i uppdrag att sluta administrera DMPA -injektioner till kvinnor "om det finns det minsta tvivel om att de inte har förstått konsekvenserna av behandlingen".
Förenta staterna
Det fanns en lång, kontroversiell historia om godkännande av DMPA av US Food and Drug Administration . Den ursprungliga tillverkaren, Upjohn , ansökte flera gånger om godkännande. FDA: s rådgivande kommittéer rekommenderade enhälligt godkännande 1973, 1975 och 1992, liksom FDA: s professionella medicinska personal, men FDA förnekade upprepade gånger godkännande. Slutligen, den 29 oktober 1992, godkände FDA DMPA för preventivmedel, som då hade använts av över 30 miljoner kvinnor sedan 1969 och godkändes och användes av nästan 9 miljoner kvinnor i mer än 90 länder, inklusive Storbritannien , Frankrike , Tyskland , Sverige , Thailand , Nya Zeeland och Indonesien . Punkter i kontroversen inkluderade:
- Djurförsök för cancerframkallande - DMPA orsakade bröstcancertumörer hos hundar. Kritiker av studien hävdade att hundar är mer känsliga för artificiellt progesteron, och att doserna var för höga för att extrapolera till människor. FDA påpekade att alla ämnen som är cancerframkallande för människor också är cancerframkallande för djur och att om ett ämne inte är cancerframkallande registreras det inte som cancerframkallande vid höga doser. Nivåer av DMPA som orsakade maligna brösttumörer hos hundar motsvarade 25 gånger mängden normal progesteronnivå i luteal fas för hundar. Detta är lägre än graviditetsnivån för progesteron för hundar och är artsspecifik.
DMPA orsakade endometriecancer hos apor - 2 av 12 apor testade, de första registrerade fallen av endometriecancer hos rhesusapor . Efterföljande studier har dock visat att DMPA hos människor minskar risken för endometriecancer med cirka 80%.
I jämförande termer angående djurstudier av cancerframkallande egenskaper för läkemedel, vittnade en medlem av FDA: s Bureau of Drugs vid en byrå DMPA -utfrågning, "... Djurdata för detta läkemedel är mer oroande än något annat läkemedel vi vet om som ska ges till välmänniskor. " - Livmoderhalscancer i Upjohn/NCI -studier. Livmoderhalscancer visade sig vara så högt som 9-faldigt i de första studier på människor som registrerats av tillverkaren och National Cancer Institute . Många större efterföljande studier har dock visat att DMPA -användning inte ökar risken för livmoderhalscancer.
- Tvång och brist på informerat samtycke. Testning eller användning av DMPA fokuserade nästan uteslutande på kvinnor i utvecklingsländer och fattiga kvinnor i USA, vilket väckte allvarliga frågor om tvång och brist på informerat samtycke, särskilt för analfabeter och för psykiskt utsatta, som i vissa rapporterade fall fick DMPA långsiktigt av "menstruationshygien", även om de inte var sexuellt aktiva.
- Atlanta/Grady Study-Upjohn studerade effekten av DMPA i 11 år i Atlanta, mestadels på svarta kvinnor som fick offentligt stöd, men lämnade inte in någon av de nödvändiga uppföljningsrapporterna till FDA. Utredare som så småningom besökte noterade att studierna var oorganiserade. "De fann att datainsamling var tveksam, samtyckeformulär och protokoll saknades; att de kvinnor vars samtycke alls hade inhämtats inte fick veta om möjliga biverkningar. Kvinnor vars kända medicinska tillstånd indikerade att användning av DMPA skulle äventyra deras hälsa gavs Flera av kvinnorna i studien dog; några av cancer, men några av andra skäl, till exempel självmord på grund av depression. Över hälften av de 13 000 kvinnorna i studien förlorades för uppföljning på grund av slarvig journalföring. " Följaktligen var inga data från denna studie användbara.
- WHO Review - 1992 presenterade WHO en granskning av DMPA i fyra utvecklingsländer för FDA. Den nationella kvinnors Health Network och andra kvinnoorganisationer vittnade vid förhandlingen att WHO inte var objektiv, eftersom WHO redan fördelade DMPA i utvecklingsländer. DMPA godkändes för användning i USA på grundval av WHO -granskningen av tidigare inlämnade bevis från länder som Thailand, bevis som FDA hade ansett vara otillräckliga och för dåligt utformade för bedömning av cancerrisk vid en tidigare förhandling.
- Alan Guttmacher Institute har spekulerat i att USA: s godkännande av DMPA kan öka dess tillgänglighet och acceptans i utvecklingsländer.
- År 1995 bad flera kvinnors hälsogrupper FDA att införa ett moratorium för DMPA och att införa standardiserade informerade samtyckeformulär.
Forskning
DMPA studerades av Upjohn för användning som ett progestogen-bara injicerbart preventivmedel hos kvinnor i en dos av 50 mg en gång i månaden men gav dålig cykelkontroll och marknadsfördes inte för denna användning vid denna dos. En kombination av DMPA och polyestradiolfosfat , ett östrogen och långvarigt prodrug av estradiol , studerades hos kvinnor som ett kombinerat injicerbart preventivmedel för intramuskulär injektion en gång var tredje månad.
Högdos oral och intramuskulär MPA-monoterapi har studerats vid behandling av prostatacancer men befanns vara sämre än monoterapi med cyproteronacetat eller dietylstilbestrol . Högdos oral MPA har studerats i kombination med dietylstilbestrol och CEE som ett tillägg till högdos östrogenbehandling för behandling av prostatacancer hos män, men visade sig inte ge bättre effektivitet än enbart dietylstilbestrol.
DMPA har studerats för användning som ett potentiellt manligt hormonellt preventivmedel i kombination med androgener / anabola steroider testosteron och nandrolon (19-nortestosteron) hos män. Det var dock aldrig godkänt för denna indikation.
MPA undersöktes av InKine Pharmaceutical, Salix Pharmaceuticals och University of Pennsylvania som en potentiell antiinflammatorisk medicin för behandling av autoimmun hemolytisk anemi , Crohns sjukdom , idiopatisk trombocytopenisk purpura och ulcerös kolit , men slutförde inte den kliniska utvecklingen och var aldrig godkänt för dessa indikationer. Det formulerades som en oral medicinering vid mycket höga doser och trodde att det hämmar signalen av proinflammatoriska cytokiner som interleukin 6 och tumörnekrosfaktor alfa , med en verkningsmekanism som sägs likna den hos kortikosteroider . Formuleringen av MPA hade de preliminära varumärkena Colirest och Hematrol för dessa indikationer.
MPA har visat sig vara effektivt vid behandling av maniska symtom hos kvinnor med bipolär sjukdom .
Veterinär användning
MPA har använts för att minska aggression och sprutning hos hankatter. Det kan vara särskilt användbart för att kontrollera sådana beteenden hos kastrerade hankatter. Läkemedlet kan ges till katter som en injektion en gång i månaden.
Se även
- Konjugerade östrogener/medroxiprogesteronacetat
- Estradiol/medroxiprogesteronacetat
- Estradiol cypionat/medroxiprogesteronacetat
- Polyestradiolfosfat/medroxiprogesteronacetat
Anteckningar
Referenser
externa länkar
- "Medroxyprogesteronacetat" . Läkemedelsinformationsportal . US National Library of Medicine.