Etinylöstradiol - Ethinylestradiol
 | |
 | |
| Kliniska data | |
|---|---|
| Uttal | / ˌ ɛ ö ɪ n ɪ l ˌ ɛ s t r ə d aɪ . əl / |
| Handelsnamn | Talrik |
| Andra namn | Etynylestradiol; Etinylöstradiol; Etinylöstradiol; EE; EE2; 17a-etynylestradiol; 17a-etynylestra-1,3,5 (10) -trien-3,17p-diol; NSC-10973 |
| AHFS / Drugs.com | Internationella läkemedelsnamn |
| MedlinePlus | a604032 |
| Licensdata | |
| graviditet kategori |
|
| Vägar administrering |
• Genom munnen ( tablett ) • Transdermal ( plåster ) • Vaginal ( ring ) |
| Drogklass | Östrogen |
| ATC -kod | |
| Rättslig status | |
| Rättslig status | |
| Farmakokinetiska data | |
| Biotillgänglighet | 38–48% |
| Proteinbindning | 97–98% (till albumin ; är inte bunden till SHBG ) |
| Ämnesomsättning | Lever (främst CYP3A4 ) |
| Metaboliter | • Etinylöstradiolsulfat • Övriga |
| Eliminering halveringstid | 7–36 timmar |
| Exkretion |
Avföring : 62% Urin : 38% |
| Identifierare | |
| |
| CAS-nummer | |
| PubChem CID | |
| IUPHAR/BPS | |
| DrugBank | |
| ChemSpider | |
| UNII | |
| KEGG | |
| ChEBI | |
| CHEMBL | |
| CompTox Dashboard ( EPA ) | |
| ECHA InfoCard |
100.000.311 |
| Kemiska och fysiska data | |
| Formel | C 20 H 24 O 2 |
| Molmassa | 296,410 g · mol −1 |
| 3D -modell ( JSmol ) | |
| Smältpunkt | 182 till 184 ° C (360 till 363 ° F) |
| |
| |
| (kontrollera) | |
Etinylöstradiol ( EE ) är ett östrogenmedicin som används i stor utsträckning i p -piller i kombination med gestagener . I det förflutna, var EE i stor utsträckning för olika indikationer, såsom vid behandling av menopausala symtom , gynekologiska sjukdomar , och vissa hormonkänsliga cancrar . Det tas vanligtvis genom munnen men används också som plåster och vaginalring .
De allmänna biverkningarna av EE inkluderar ömhet och förstoring i bröstet , huvudvärk , vätskeretention och illamående bland andra. Hos män kan EE dessutom orsaka bröstutveckling , feminisering i allmänhet, hypogonadism och sexuell dysfunktion . Sällsynta men allvarliga biverkningar inkluderar blodproppar , leverskador och livmodercancer .
EE är ett östrogen eller en agonist för östrogenreceptorerna , det biologiska målet för östrogener som östradiol . Det är ett syntetiskt derivat av östradiol , ett naturligt östrogen, och skiljer sig från det på olika sätt. Jämfört med östradiol har EE kraftigt förbättrad biotillgänglighet när den tas i munnen, är mer resistent mot metabolism och visar relativt ökade effekter i vissa delar av kroppen som lever och livmoder . Dessa skillnader gör EE gynnsammare för användning i p -piller än östradiol, men resulterar också i en ökad risk för blodproppar och vissa andra sällsynta biverkningar.
EE utvecklades på 1930 -talet och introducerades för medicinskt bruk 1943. Läkemedlet började användas i p -piller på 1960 -talet. Idag finns EE i nästan alla kombinerade former av p -piller och är nästan det exklusiva östrogenet som används för detta ändamål, vilket gör det till ett av om inte de mest använda östrogenerna.
Medicinsk användning
Det finns många användningsområden för EE. Det används oftast som preventivmedel i kombinerade orala preventivmedel (COC), även känt som preventivmedel , för att förhindra graviditet efter sex. EE i sin preventivmedel formulering används inte bara för att förhindra graviditet, men kan också användas för att behandla frånvaro av menstruation, symtom under menstruation och akne .
EE används också som menopausal hormonbehandling . Den främsta anledningen till att använda HRT hos kvinnor i klimakteriet är att lindra vanliga vasomotoriska symtom som värmevallningar, nattliga svettningar och rodnad. Studier har funnit att östrogenersättning hjälper till att förbättra dessa symtom jämfört med placebo. Andra vanliga klimakteriebesvär som torrhet i skeden (som kan orsaka smärta vid samlag), klåda i skeden och deprimerat humör kan dra nytta av HRT. Förutom behandling av klimakteriebesvär har EE använts som en del av feminiserande hormonbehandling för transpersoner . Emellertid är det inte längre vanligt använt eller rekommenderat för detta ändamål, med östradiol som till stor del har ersatt det.
EE kan också användas för att behandla hypogonadism hos kvinnor, förebygga osteoporos hos kvinnor och har använts som palliativ vård för prostatacancer hos män och bröstcancer hos kvinnor.
EE eller östrogen enbart är kontraindicerat för kvinnor som har livmoder på grund av den ökade risken för endometriecancer . att ge ett gestagen med ett östrogen minskar risken.
Tillgängliga blanketter
EE är tillgängligt i kombination med ett gestagen i ett stort antal p -piller. Det finns även i kombination med progestiner som ett transdermalt kontraceptivt plåster och som en vaginalring . Dessutom finns det ett enda preparat som innehåller mycket låga doser av EE (2,5 och 5 µg) plus ett gestagen i en oral tablett som fortfarande används för klimakteriet av hormonbehandling. EE var tidigare tillgängligt av sig själv under varumärket Estinyl i form av 0,02, 0,05 och 0,5 mg (20, 50 och 500 µg) tabletter.
Mängden EE i COC har minskat under åren. Tidigare innehöll p -piller höga doser EE på så mycket som 100 µg/dag. Doser på mer än 50 µg EE betraktas som högdoser, doser på 30 och 35 µg EE anses som lågdoser och doser på 10 till 25 µg EE anses vara mycket låga doser. Idag innehåller COC i allmänhet 10 till 50 µg EE. De högre doserna EE avbröts på grund av hög risk för VTE och kardiovaskulära problem.
Kontraindikationer
EE bör undvikas hos personer med tidigare eller känd känslighet för arteriell eller venös trombos ( blodproppar ) på grund av ökad risk för kardiovaskulära problem som venös tromboembolism (VTE), hjärtinfarkt och ischemisk stroke . Detta inkluderar kvinnor med:
- Historik om djup ventrombos (DVT) eller lungemboli (PE) som inte får antikoagulantia
- Akut DVT/PE
- Långvarig immobilisering på grund av större operation
- Avancerad diabetes mellitus med kärlsjukdom
- Migrän med aura
- Hypertoni ≥160/100
- Kärlsjukdom
- Nuvarande och historia av ischemisk hjärtsjukdom
- Flera riskfaktorer för aterosklerotisk kardiovaskulär sjukdom (t.ex. äldre ålder, rökning, diabetes, högt blodtryck, lågt HDL, högt LDL eller höga triglyceridnivåer)
- Ålder ≥35 och rökning ≥15 cigaretter/dag
- Historia av cerebrovaskulär olycka
- Systemisk lupus erythematosus med positiva (eller okända) antifosfolipidantikroppar
- Komplicerad valvulär hjärtsjukdom
Förutom när det används för att behandla det, bör EE undvikas hos kvinnor med nuvarande bröstcancer på grund av en möjlig försämring av prognosen.
EE bör också undvikas hos ammande kvinnor som är mindre än 21 dagar efter förlossningen på grund av ökad risk för VTE. EE -användning hos ammande kvinnor som är minst 21 dagar efter förlossningen bör diskuteras med en leverantör och inkludera information om fördelar, nackdelar och alternativ för att använda EE.
På grund av risken för kolestatisk hepatotoxicitet anses det allmänt att p -piller som innehåller EE bör undvikas hos kvinnor med en historia av graviditetskolestas , levertumörer , aktiv hepatit och familjedefekter vid gallutskillnad.
Bieffekter
| Etinylöstradiol dos | Antal VTE -fall | Kvinnor | VTE -hastighet | Justerad RR a |
|---|---|---|---|---|
| Låg (<50 μg) | 53 | 127 000 | 4,2 av 10 000 kvinnoår | 1.0 |
| Medel (50 μg) | 69 | 98 000 | 7,0 av 10 000 kvinnoår | 1.5 |
| Hög (> 50 μg) | 20 | 20 000 | 10,0 av 10 000 kvinnoår | 1.7 |
| Allt | 142 | 245 000 | 5,8 av 10 000 kvinnoår | - |
| Fotnoter: a = I förhållande till lågdos (inte till icke-användning). Anmärkningar: I p-piller som innehåller en första generationens gestagen , såsom noretisteron eller levonorgestrel . Källor: Huvud : Ytterligare : | ||||
Svårighetsgraden av biverkningar kan variera beroende på dos och administreringsväg för EE. Allmänna biverkningar av EE är desamma som för andra östrogener och inkluderar ömhet i bröstet , huvudvärk , vätskeretention ( uppblåsthet ), illamående , yrsel och viktökning . Östrogenkomponenten i orala preventivmedel, som nästan alltid är EE, kan orsaka ömhet och fullhet i bröstet . Hos män har EE ytterligare biverkningar, inklusive gynekomasti (bröstutveckling), feminisering i allmänhet, hypogonadism , infertilitet och sexuell dysfunktion (t.ex. minskad libido och erektil dysfunktion ). Hos män som fick högdos östrogenbehandling med 200 μg/dag oral EE i mer än tre månader inträffade gynekomasti hos 98% och minskad libido inträffade hos 42 till 73%.
Långsiktiga effekter
Blodproppar
VTE är en blodpropp i en ven och inkluderar djup ventrombos (DVT) och lungemboli (PE). Östrogener är kända för att öka risken för VTE på grund av deras effekter på leversyntes av koagulationsfaktorer . EE bär en större risk för blodproppsbildning och VTE än vad naturligt östradiol , som tros bero på strukturella skillnader mellan de två föreningarna och olika känslighet för leverinaktivering .
En metaanalys från 2012 uppskattade att den absoluta risken för VTE är 2 per 10 000 kvinnor för icke-användning, 8 per 10 000 kvinnor för EE och levonorgestrelinnehållande p-piller och 10 till 15 per 10 000 kvinnor för p-piller som innehåller EE och en tredje eller fjärde generationens gestagen såsom desogestrel eller drospirenon . Som jämförelse uppskattas den absoluta risken för VTE generellt till 1 till 5 per 10 000 kvinnoår för icke-användning, 5 till 20 per 10 000 kvinnoår för graviditet och 40 till 65 per 10 000 kvinnoår för postpartumperioden . Moderna p-piller är förknippade med en 2- till 4-faldig högre risk för VTE än icke-användning. Den administreringsväg EE verkar inte påverka VTE risk då EE / progestin-haltiga kontraceptiva vaginalringar och p-plåster har samma eller till och med högre risk för VTE än COC. Graviditet är förknippad med en 4,3-faldig ökning av risken för VTE. Det har uppskattats att minst 300 till 400 friska unga kvinnor dör varje år i USA på grund av VTE orsakad av EE-innehållande p-piller.
Moderna p -piller innehåller 10 till 35 μg EE, men vanligtvis 20, 30 eller 35 μg. De första formuleringarna av p -piller som introducerades på 1960 -talet innehöll 100 till 150 μg EE. Det visade sig dock snart att EE är förknippad med ökad risk för VTE och att risken är dosberoende. Efter dessa händelser minskades dosen EE kraftigt och är nu alltid mindre än 50 μg. Dessa lägre doser har en signifikant minskad risk för VTE utan förlust av preventivmedel. Gerstman et al. (1991) fann att p-piller innehållande mer än 50 μg EE hade 1,7-faldigt och COC-innehållande 50 μg EE 1,5-faldigt risken för VTE av P-piller innehållande mindre än 50 μg. En Cochrane- granskning 2014 visade att p-piller innehållande 50 μg EE med levonorgestrel hade 2,1- till 2,3-faldig risk för COC-innehållande 30 μg respektive 20 μg EE med levonorgestrel. P -piller innehållande 20 μg EE är likaså förknippade med en signifikant lägre risk för kardiovaskulära händelser än P -piller som innehåller 30 eller 40 μg EE. Avbrytande av p -piller är emellertid vanligare med doser av EE från 10 till 20 μg på grund av problematiska förändringar i blödningsmönster.
Kvinnor med trombofili har en dramatiskt högre risk för VTE med EE-innehållande preventivmedel än kvinnor utan trombofili. Beroende på tillståndet kan risken för VTE ökas 5- till 50-faldigt i förhållande till icke-användning hos sådana kvinnor.
Könshormonbindande globulin (SHBG) indikerar hepatisk östrogen exponering och kan vara en surrogatmarkör för koagulation och VTE-risk med östrogenbehandling, även om detta ämne har diskuterats. SHBG-nivåerna med p-piller som innehåller olika progestiner ökar med 1,5 till 2-faldigt med levonorgestrel , 2,5- till 4-faldigt med desogestrel och gestoden , 3,5- till 4-faldigt med drospirenon och dienogest och 4 till 5-faldigt med cyproteronacetat . P- piller och vaginalringar har också visat sig öka SHBG-nivåerna med 2,5 respektive 3,5 gånger. P-piller som innehåller höga doser etinylestradiol (> 50 μg) kan öka SHBG-nivåerna med 5 till 10 gånger, vilket liknar den ökning som uppstår under graviditeten. Omvänt är ökningar i SHBG -nivåer mycket lägre med östradiol , särskilt när de används parenteralt. Högdos parenteral polyestradiolfosfat fosfat terapi har visat sig öka SHBG-nivåerna med ca 1,5-faldigt.
| Typ | Rutt | Mediciner | Oddskvot (95% KI ) |
|---|---|---|---|
| Menopausal hormonbehandling | Oral |
Estradiol ensam ≤1 mg/dag > 1 mg/dag |
1,27 (1,16–1,39)* 1,22 (1,09–1,37)* 1,35 (1,18–1,55)* |
|
Konjugerade östrogener ensam ≤0.625 mg / dag > 0,625 mg / dag |
1,49 (1,39–1,60)* 1,40 (1,28–1,53)* 1,71 (1,51–1,93)* |
||
| Estradiol/medroxiprogesteronacetat | 1,44 (1,09–1,89)* | ||
|
Estradiol/dydrogesteron ≤1 mg/dag E2 > 1 mg/dag E2 |
1,18 (0,98–1,42) 1,12 (0,90–1,40) 1,34 (0,94–1,90) |
||
|
Estradiol/noretisteron ≤1 mg/dag E2 > 1 mg/dag E2 |
1,68 (1,57–1,80)* 1,38 (1,23–1,56)* 1,84 (1,69–2,00)* |
||
| Estradiol/norgestrel eller estradiol/drospirenon | 1,42 (1,00–2,03) | ||
| Konjugerade östrogener/medroxiprogesteronacetat | 2.10 (1.92–2.31)* | ||
|
Konjugerade östrogener/norgestrel ≤0,625 mg/dag CEE > 0,625 mg/dag CEE |
1,73 (1,57–1,91)* 1,53 (1,36–1,72)* 2,38 (1,99–2,85)* |
||
| Tibolon ensam | 1,02 (0,90–1,15) | ||
| Raloxifene ensam | 1,49 (1,24–1,79)* | ||
| Transdermal |
Estradiol ensam ≤50 μg/dag > 50 μg/dag |
0,96 (0,88–1,04) 0,94 (0,85–1,03) 1,05 (0,88–1,24) |
|
| Estradiol / gestagen | 0,88 (0,73–1,01) | ||
| Vaginal | Estradiol ensam | 0,84 (0,73–0,97) | |
| Konjugerade östrogener ensamma | 1,04 (0,76–1,43) | ||
| Kombinerad preventivmedel | Oral | Etinylestradiol/noretisteron | 2,56 (2,15–3,06)* |
| Etinylöstradiol/levonorgestrel | 2,38 (2,18–2,59)* | ||
| Etinylestradiol/norgestimat | 2,53 (2,17–2,96)* | ||
| Etinylöstradiol/desogestrel | 4,28 (3,66–5,01)* | ||
| Etinylöstradiol/gestoden | 3,64 (3,00–4,43)* | ||
| Etinylöstradiol/drospirenon | 4,12 (3,43–4,96)* | ||
| Etinylestradiol/cyproteronacetat | 4,27 (3,57–5,11)* | ||
| Anmärkningar: (1) Kapslade fall-kontrollstudier (2015, 2019) baserat på data från QResearch och Clinical Practice Research Datalink (CPRD) databaser. (2) Bioidentiskt progesteron inkluderades inte, men det är känt att det är associerat med ingen ytterligare risk i förhållande till enbart östrogen. Fotnoter: * = Statistiskt signifikant ( p <0,01). Källor : Se mall. | |||
Kardiovaskulära problem
När det används oralt i höga doser, till exempel som en form av högdos östrogenbehandling hos män med prostatacancer och hos kvinnor med bröstcancer, är syntetiska och icke- bioidentiska östrogener som EE och dietylstilbestrol förknippade med ganska höga frekvenser av allvarliga kardiovaskulära komplikationer såsom VTE, hjärtinfarkt och stroke . Diethylstilbestrol har associerats med en upp till 35% risk för kardiovaskulär toxicitet och död och 15% förekomst av VTE hos män som behandlats för prostatacancer. EE har en viss lägre risk för kardiovaskulära komplikationer än vad diethylstilbestrol använder vid behandling av prostatacancer hos män. Både EE och diethylstilbestrol har emellertid starkt oproportionerliga effekter på leverproteinsyntesen , vilket antas vara ansvarigt för deras kardiovaskulära toxicitet.
Till skillnad från orala syntetiska östrogener som EE och dietylstilbestrol har högdoserad polyestradiolfosfat och transdermal östradiol inte visat sig öka risken för kardiovaskulär dödlighet eller tromboembolism hos män med prostatacancer. Emellertid har signifikant ökad kardiovaskulär sjuklighet observerats med högdoserad polyestradiolfosfat. I alla fall anses dessa östrogener vara mycket säkrare än orala syntetiska östrogener som EE och dietylstilbestrol. Dessutom används etinylestradiolsulfonat (EES), ett oralt men parenteralt liknande långvarigt prodrug av EE, vid behandling av prostatacancer och sägs ha en betydligt bättre profil av kardiovaskulär säkerhet än EE.
På grund av dess oproportionerliga effekter på leverproteinsyntes och tillhörande kardiovaskulära risker används syntetiska östrogener som EE och dietylstilbestrol inte längre vid klimakteriet av klimakteriet. De ersätts också av parenterala former av östradiol som polyestradiolfosfat och transdermal östradiol vid behandling av prostatacancer.
Leverskada
EE har sällan (vid de låga doserna som nu används i p-piller) associerats med kolestatisk hepatotoxicitet på samma sätt som 17α-alkylerade androgener / anabola steroider och 17α-etynylerade 19-nortestosteronprogestiner . Glukuronid metaboliter av EE, via effekter på ABCB11 (BSEP) och MRP2 (ABCC2) proteiner och därav följande förändringar i gallan flöde och gallsalt utsöndring , verkar vara ansvariga för kolestas. Höga koncentrationer av östradiol, via dess metabolit östradiolglukuronid , är också inblandade i kolestas, till exempel vid graviditetskolestas . Förekomsten och svårighetsgraden av kolestatisk hepatotoxicitet tycks dock vara mycket större med EE än med östradiol, vilket beror på dess 17a-etynylsubstitution och därmed minskad metabolism. EE-innehållande p-piller har associerats med en 50-faldig ökning av risken för godartade levertumörer och en 3-faldig ökning av risken för hepatocellulärt karcinom , liksom andra leverkomplikationer.
Livmodercancer
De höga doserna EE som användes i tidiga p -piller var associerade med en signifikant ökad risk för endometriecancer i vissa preparat, till exempel de som innehåller gestagen dimetisteron . Oöppnade östrogener som EE har cancerframkallande effekter i livmoderslemhinnan och gestagener skyddar mot dessa effekter, men dimetisteron är ett relativt svagt gestagen och kunde inte motverka de endometriella cancerframkallande effekterna av EE, vilket i sin tur resulterar i ökad risk för livmodercancer. P -piller som innehåller dimetisteron har sedan avbrutits (med mer potenta gestagener istället) och doser av EE i p -piller i allmänhet har minskat dramatiskt, vilket upphäver risken. I sin tur har de flesta studier av moderna p -piller funnit en minskad risk för endometriecancer.
Ekologiska effekter
Avloppsvatten innehåller olika östrogener, inklusive EE, som inte bryts helt av avloppsreningsförfaranden . Inmatningen av konstgjorda östrogener i sötvattenekosystem påverkar fisk och amfibiepopulationer . Kronisk exponering för låga nivåer av EE under sju år ledde till kollapsen av fågelborre i en experimentell sjö i Ontario, Kanada . EE ändrade oogenes hos honfiskar och feminiserade hanfiskar så att de producerade ett protein associerat med äggmognad, vitellogenin , samt ägg i ett tidigt skede. Hos amfibier kan exponering för EE minska kläckningsframgången och förändra gonadal utveckling . Exponering för hormoner kan förändra grodornas gonadala utveckling trots att den är kodad i deras gener . En studie av minkgrodor hittade fler intersexa grodyngel hos dem som experimentellt utsattes för EE än de som inte exponerades för EE, och gröna grodor visade mycket lägre grad av kläckningsframgång.
Överdos
Östrogener som EE är relativt säkra vid akut överdosering .
Interaktioner
EE metaboliseras av vissa cytokrom P450 -isoformer, inklusive CYP3A4 och CYP2C9 . Således kan inducerare av enzymer såsom CYP3A4 minska cirkulerande koncentrationer av EE. Exempel på inducerare inkluderar antikonvulsiva medel som fenytoin , primidon , etosuximid , fenobarbital och karbamazepin ; azol -svampmedel som flukonazol ; och rifamycin antibiotika såsom rifampin ( rifampicin ). Omvänt kan hämmare av CYP3A4 och andra cytokrom P450 -enzymer öka cirkulerande nivåer av EE. Ett exempel är troleandomycin , som är en potent och mycket selektiv hämmare av CYP3A4.
Paracetamol (acetaminofen) har visat sig konkurrenskraftigt hämma sulfateringen av EE, med förbehandling av 1000 mg paracetamol som signifikant ökar AUC -nivåerna av EE (med 22%) och minskar AUC -nivåerna av etinylestradiolsulfat (EE -sulfat) hos kvinnor. Detsamma har hittats för askorbinsyra (vitamin C) och EE, även om betydelsen av interaktionen har betraktats som tveksam.
I motsats till östradiol är det osannolikt att det finns en farmakokinetisk interaktion mellan rökning (vilket potentiellt inducerar vissa cytokrom P450- enzymer och markant ökar 2-hydroxyleringen av östradiol) och EE. Detta tyder på att östradiol och EE metaboliseras av olika cytokrom P450 -enzymer. Det finns dock en ökad risk för kardiovaskulära komplikationer med rökning och EE, på samma sätt som rökning och andra östrogener.
EE är känt för att hämma flera cytokrom P450 -enzymer, inklusive CYP1A2 , CYP2B6 , CYP2C9 , CYP2C19 och CYP3A4 , och är möjligen en inducerare av CYP2A6 . Som ett resultat kan det påverka metabolismen och koncentrationerna av många andra läkemedel. Exempel på kända interaktioner inkluderar bupropion , koffein , mefenytoin , midazolam , nikotin , nifedipin , omeprazol , propranolol , proguanil , selegilin , teofyllin och tizanidin . En av de mest anmärkningsvärda interaktionerna är att EE starkt ökar nivåerna av selegilin , ett substrat för CYP2B6 och CYP2C19. EE kan också inducera glukuronidering och eventuellt förändra sulfateringen . Det har visat sig öka clearance av och minska koncentrationerna av en mängd olika läkemedel som är kända för att vara glukuroniderade. Exempel inkluderar klofibrat , lamotrigin , lorazepam , oxazepam och propranolol .
Progestiner, som ofta används i kombination med EE, är också kända för att hämma cytokrom P450-enzymer, och detta kan också bidra till läkemedelsinteraktioner med EE-innehållande preventivmedel. Exempel inkluderar gestoden , desogestrel och etonogestrel , som är CYP3A4- och CYP2C19 -hämmare . Dessutom är dessa progestiner kända för att gradvis hämma metabolismen av och öka koncentrationerna av EE själv.
Farmakologi
Farmakodynamik
EE är ett östrogen på samma sätt som naturliga östrogener som östradiol och konjugerade östrogener (Premarin) och syntetiska östrogener som dietylstilbestrol . Det binder till och aktiverar båda isoformerna i östrogenreceptorn , ERα och ERβ . I en studie befanns EE ha 233% och 38% av estradiols affinitet för ERa respektive ERβ. I en annan studie befanns det inneha 194% och 151% av östradiols affinitet för ERa respektive ERβ. EE verkar också fungera som en kraftig agonist för den G-proteinkopplade östrogenreceptorn (GPER) (okänd affinitet), en membranöstrogenreceptor , på samma sätt som östradiol. Östrogener har antigonadotropa effekter genom aktivering av ERα. Som ett preventivmedel verkar EE tillsammans med ett gestagen för att hämma mittcykelökningen i luteiniserande hormon (LH) och follikelstimulerande hormon (FSH) via dess antigonadotropa effekter, vilket hämmar follikulogenes och förhindrar ägglossning och därmed risken för graviditet .
EE är ett långtidsverkande östrogen, med en nukleär retention på cirka 24 timmar.
Oralt är EE i storleksordningen 100 gånger så potent i vikt som naturliga östrogener som mikroniserad östradiol och konjugerade östrogener, vilket till stor del beror på väsentligt större motståndskraft mot förstapassagemetabolism . Det är specifikt i intervallet 80 till 200 gånger så kraftfullt som estropipat (piperazinestronsulfat), som har liknande styrka som mikroniserad östradiol, när det gäller systemisk östrogen styrka. Däremot är styrkan hos EE och naturliga östrogener lika när de administreras intravenöst , på grund av att man passerar första-pass-metabolism. I förhållande till dess prodrug mestranol är EE ungefär 1,7 gånger så kraftfullt oralt.
| Ligand | Andra namn | Relativa bindningsaffiniteter (RBA, %) a | Absoluta bindningsaffiniteter (K i , nM) a | Handling | ||
|---|---|---|---|---|---|---|
| ERα | ERp | ERα | ERp | |||
| Estradiol | E2; 17p-Estradiol | 100 | 100 | 0,115 (0,04–0,24) | 0,15 (0,10–2,08) | Östrogen |
| Estrone | E1; 17-Ketoestradiol | 16,39 (0,7–60) | 6,5 (1,36–52) | 0,445 (0,3–1,01) | 1,75 (0,35–9,24) | Östrogen |
| Estriol | E3; 16a-OH-17p-E2 | 12,65 (4,03–56) | 26 (14,0–44,6) | 0,45 (0,35–1,4) | 0,7 (0,63–0,7) | Östrogen |
| Estetrol | E4; 15a, 16a-Di-OH-17p-E2 | 4.0 | 3.0 | 4.9 | 19 | Östrogen |
| Alfatradiol | 17a-Estradiol | 20,5 (7–80,1) | 8.195 (2–42) | 0,2–0,52 | 0,43–1,2 | Metabolit |
| 16-Epiestriol | 16p-hydroxi-17p-östradiol | 7,795 (4,94–63) | 50 | ? | ? | Metabolit |
| 17-Epiestriol | 16a-hydroxi-17a-östradiol | 55,45 (29–103) | 79–80 | ? | ? | Metabolit |
| 16,17-Epiestriol | 16p-hydroxi-17a-östradiol | 1.0 | 13 | ? | ? | Metabolit |
| 2-hydroxyestradiol | 2-OH-E2 | 22 (7–81) | 11–35 | 2.5 | 1.3 | Metabolit |
| 2-Metoxyestradiol | 2-MeO-E2 | 0,0027–2,0 | 1.0 | ? | ? | Metabolit |
| 4-hydroxyestradiol | 4-OH-E2 | 13 (8–70) | 7–56 | 1.0 | 1.9 | Metabolit |
| 4-Metoxyestradiol | 4-MeO-E2 | 2.0 | 1.0 | ? | ? | Metabolit |
| 2-Hydroxyestron | 2-OH-E1 | 2,0–4,0 | 0,2–0,4 | ? | ? | Metabolit |
| 2-Metoxyestron | 2-MeO-E1 | <0,001– <1 | <1 | ? | ? | Metabolit |
| 4-Hydroxyestron | 4-OH-E1 | 1.0–2.0 | 1.0 | ? | ? | Metabolit |
| 4-Metoxyestron | 4-MeO-E1 | <1 | <1 | ? | ? | Metabolit |
| 16α-Hydroxyestron | 16a-OH-El; 17-Ketoestriol | 2,0–6,5 | 35 | ? | ? | Metabolit |
| 2-hydroxiestriol | 2-OH-E3 | 2.0 | 1.0 | ? | ? | Metabolit |
| 4-Metoxyestriol | 4-MeO-E3 | 1.0 | 1.0 | ? | ? | Metabolit |
| Estradiolsulfat | E2S; Estradiol 3-sulfat | <1 | <1 | ? | ? | Metabolit |
| Estradiol disulfate | Estradiol 3,17β-disulfat | 0,0004 | ? | ? | ? | Metabolit |
| Estradiol 3-glukuronid | E2-3G | 0,0079 | ? | ? | ? | Metabolit |
| Estradiol 17β-glukuronid | E2-17G | 0,0015 | ? | ? | ? | Metabolit |
| Estradiol 3-gluk. 17p-sulfat | E2-3G-17S | 0,0001 | ? | ? | ? | Metabolit |
| Estronsulfat | E1S; Estrone 3-sulfat | <1 | <1 | > 10 | > 10 | Metabolit |
| Estradiolbensoat | EB; Estradiol 3-bensoat | 10 | ? | ? | ? | Östrogen |
| Estradiol 17p-bensoat | E2-17B | 11.3 | 32.6 | ? | ? | Östrogen |
| Estronmetyleter | Estrone 3-metyleter | 0,145 | ? | ? | ? | Östrogen |
| ent -Estradiol | 1-Estradiol | 1.31–12.34 | 9.44–80.07 | ? | ? | Östrogen |
| Equilin | 7-dehydroestron | 13 (4.0–28.9) | 13.0–49 | 0,79 | 0,36 | Östrogen |
| Equilenin | 6,8-Didehydroestron | 2,0–15 | 7,0–20 | 0,64 | 0,62 | Östrogen |
| 17β-Dihydroequilin | 7-Dehydro-17p-östradiol | 7,9–113 | 7,9–108 | 0,09 | 0,17 | Östrogen |
| 17α-Dihydroequilin | 7-Dehydro-17a-östradiol | 18,6 (18–41) | 14–32 | 0,24 | 0,57 | Östrogen |
| 17β-Dihydroequilenin | 6,8-Didehydro-17p-östradiol | 35–68 | 90–100 | 0,15 | 0,20 | Östrogen |
| 17α-Dihydroequilenin | 6,8-Didehydro-17a-östradiol | 20 | 49 | 0,50 | 0,37 | Östrogen |
| Δ 8 -östradiol | 8,9-Dehydro-17p-östradiol | 68 | 72 | 0,15 | 0,25 | Östrogen |
| Δ 8 -Estrone | 8,9-dehydroestron | 19 | 32 | 0,52 | 0,57 | Östrogen |
| Etinylöstradiol | EE; 17a-etynyl-17p-E2 | 120,9 (68,8–480) | 44,4 (2,0–144) | 0,02–0,05 | 0,29–0,81 | Östrogen |
| Mestranol | EE 3-metyleter | ? | 2.5 | ? | ? | Östrogen |
| Moxestrol | RU-2858; 11β-Metoxi-EE | 35–43 | 5–20 | 0,5 | 2.6 | Östrogen |
| Metylestradiol | 17a-metyl-17p-östradiol | 70 | 44 | ? | ? | Östrogen |
| Dietylstilbestrol | DES; Stilbestrol | 129,5 (89,1–468) | 219,63 (61,2–295) | 0,04 | 0,05 | Östrogen |
| Hexestrol | Dihydrodiethylstilbestrol | 153,6 (31–302) | 60–234 | 0,06 | 0,06 | Östrogen |
| Dienestrol | Dehydrostilbestrol | 37 (20,4–223) | 56–404 | 0,05 | 0,03 | Östrogen |
| Bensestrol (B2) | - | 114 | ? | ? | ? | Östrogen |
| Klortrianisen | TACE | 1,74 | ? | 15.30 | ? | Östrogen |
| Trifenyleten | TPE | 0,074 | ? | ? | ? | Östrogen |
| Trifenylbrometen | TPBE | 2,69 | ? | ? | ? | Östrogen |
| Tamoxifen | ICI-46 474 | 3 (0,1–47) | 3,33 (0,28–6) | 3,4–9,69 | 2.5 | SERM |
| Afimoxifen | 4-Hydroxytamoxifen; 4-OHT | 100,1 (1,7–257) | 10 (0,98–339) | 2,3 (0,1–3,61) | 0,04–4,8 | SERM |
| Toremifene | 4-klortamoxifen; 4-CT | ? | ? | 7.14–20.3 | 15.4 | SERM |
| Clomifene | MRL-41 | 25 (19.2–37.2) | 12 | 0,9 | 1.2 | SERM |
| Cyklofenil | F-6066; Sexovid | 151–152 | 243 | ? | ? | SERM |
| Nafoxidin | U-11.000A | 30.9–44 | 16 | 0,3 | 0,8 | SERM |
| Raloxifen | - | 41,2 (7,8–69) | 5,34 (0,54–16) | 0,188–0,52 | 20.2 | SERM |
| Arzoxifen | LY-353 381 | ? | ? | 0,179 | ? | SERM |
| Lasofoxifen | CP-336 156 | 10.2–166 | 19,0 | 0,229 | ? | SERM |
| Ormeloxifen | Centroman | ? | ? | 0,313 | ? | SERM |
| Levormeloxifen | 6720-CDRI; NNC-460,020 | 1,55 | 1,88 | ? | ? | SERM |
| Ospemifene | Deaminohydroxytoremifen | 0,82–2,63 | 0,59–1,22 | ? | ? | SERM |
| Bazedoxifen | - | ? | ? | 0,053 | ? | SERM |
| Etacstil | GW-5638 | 4,30 | 11.5 | ? | ? | SERM |
| ICI-164 384 | - | 63,5 (3,70–97,7) | 166 | 0,2 | 0,08 | Antiestrogen |
| Fulvestrant | ICI-182 780 | 43,5 (9,4–325) | 21,65 (2,05–40,5) | 0,42 | 1.3 | Antiestrogen |
| Propylpyrazoletriol | PPT | 49 (10.0–89.1) | 0,12 | 0,40 | 92,8 | ERα -agonist |
| 16α-LE2 | 16a-lakton-17p-östradiol | 14,6–57 | 0,089 | 0,27 | 131 | ERα -agonist |
| 16α-Iodo-E2 | 16a-jod-17p-östradiol | 30.2 | 2.30 | ? | ? | ERα -agonist |
| Metylpiperidinopyrazol | MPP | 11 | 0,05 | ? | ? | ERα -antagonist |
| Diarylpropionitril | DPN | 0,12–0,25 | 6,6–18 | 32.4 | 1.7 | ERβ -agonist |
| 8p-VE2 | 8p-vinyl-17p-östradiol | 0,35 | 22.0–83 | 12.9 | 0,50 | ERβ -agonist |
| Prinaberel | ERB-041; WAY-202 041 | 0,27 | 67–72 | ? | ? | ERβ -agonist |
| ERB-196 | WAY-202,196 | ? | 180 | ? | ? | ERβ -agonist |
| Erteberel | SERBA-1; LY-500,307 | ? | ? | 2,68 | 0,19 | ERβ -agonist |
| SERBA-2 | - | ? | ? | 14.5 | 1.54 | ERβ -agonist |
| Coumestrol | - | 9,225 (0,0117–94) | 64,125 (0,41–185) | 0,14–80,0 | 0,07–27,0 | Xenoöstrogen |
| Genistein | - | 0,445 (0,0012–16) | 33,42 (0,86–87) | 2.6–126 | 0,3–12,8 | Xenoöstrogen |
| Equol | - | 0,2–0,287 | 0,85 (0,10–2,85) | ? | ? | Xenoöstrogen |
| Daidzein | - | 0,07 (0,0018–9,3) | 0,7865 (0,04–17,1) | 2.0 | 85.3 | Xenoöstrogen |
| Biochanin A | - | 0,04 (0,022–0,15) | 0.6225 (0.010–1.2) | 174 | 8.9 | Xenoöstrogen |
| Kaempferol | - | 0,07 (0,029–0,10) | 2,2 (0,002–3,00) | ? | ? | Xenoöstrogen |
| Naringenin | - | 0,0054 (<0,001–0,01) | 0,15 (0,11–0,33) | ? | ? | Xenoöstrogen |
| 8-Prenylnaringenin | 8-PN | 4.4 | ? | ? | ? | Xenoöstrogen |
| Quercetin | - | <0,001–0,01 | 0,002–0,040 | ? | ? | Xenoöstrogen |
| Ipriflavone | - | <0,01 | <0,01 | ? | ? | Xenoöstrogen |
| Miroestrol | - | 0,39 | ? | ? | ? | Xenoöstrogen |
| Deoxymiroestrol | - | 2.0 | ? | ? | ? | Xenoöstrogen |
| β-sitosterol | - | <0,001–0,0875 | <0,001–0,016 | ? | ? | Xenoöstrogen |
| Resveratrol | - | <0,001–0,0032 | ? | ? | ? | Xenoöstrogen |
| a-Zearalenol | - | 48 (13–52,5) | ? | ? | ? | Xenoöstrogen |
| β-Zearalenol | - | 0,6 (0,032–13) | ? | ? | ? | Xenoöstrogen |
| Zeranol | α-Zearalanol | 48–111 | ? | ? | ? | Xenoöstrogen |
| Taleranol | β-Zearalanol | 16 (13–17,8) | 14 | 0,8 | 0,9 | Xenoöstrogen |
| Zearalenon | ZEN | 7,68 (2,04–28) | 9,45 (2,43–31,5) | ? | ? | Xenoöstrogen |
| Zearalanon | ZAN | 0,51 | ? | ? | ? | Xenoöstrogen |
| Bisfenol A | BPA | 0,0315 (0,008–1,0) | 0,135 (0,002–4,23) | 195 | 35 | Xenoöstrogen |
| Endosulfan | EDS | <0,001– <0,01 | <0,01 | ? | ? | Xenoöstrogen |
| Kepone | Klordon | 0,0069–0,2 | ? | ? | ? | Xenoöstrogen |
| o, p ' -DDT | - | 0,0073–0,4 | ? | ? | ? | Xenoöstrogen |
| p, p ' -DDT | - | 0,03 | ? | ? | ? | Xenoöstrogen |
| Metoxiklor | p, p ' -Dimetoxi -DDT | 0,01 (<0,001–0,02) | 0,01–0,13 | ? | ? | Xenoöstrogen |
| HPTE | Hydroxiklor; p, p ' -OH -DDT | 1.2–1.7 | ? | ? | ? | Xenoöstrogen |
| Testosteron | T; 4-Androstenolone | <0,0001– <0,01 | <0,002–0,040 | > 5000 | > 5000 | Androgen |
| Dihydrotestosteron | DHT; 5α-Androstanolone | 0,01 (<0,001–0,05) | 0,0059–0,17 | 221–> 5000 | 73–1688 | Androgen |
| Nandrolon | 19-Nortestosteron; 19-NT | 0,01 | 0,23 | 765 | 53 | Androgen |
| Dehydroepiandrosteron | DHEA; Prasterone | 0,038 (<0,001–0,04) | 0,019–0,07 | 245–1053 | 163–515 | Androgen |
| 5-Androstenediol | A5; Androstenediol | 6 | 17 | 3.6 | 0,9 | Androgen |
| 4-Androstenediol | - | 0,5 | 0,6 | 23 | 19 | Androgen |
| 4-Androstenedione | A4; Androstenedione | <0,01 | <0,01 | > 10000 | > 10000 | Androgen |
| 3α-Androstanediol | 3a-Adiol | 0,07 | 0,3 | 260 | 48 | Androgen |
| 3β-Androstanediol | 3β-Adiol | 3 | 7 | 6 | 2 | Androgen |
| Androstanedione | 5α-Androstanedion | <0,01 | <0,01 | > 10000 | > 10000 | Androgen |
| Etiocholanedion | 5β-Androstanedion | <0,01 | <0,01 | > 10000 | > 10000 | Androgen |
| Metyltestosteron | 17a-metyltestosteron | <0,0001 | ? | ? | ? | Androgen |
| Etinyl-3α-androstanediol | 17a-etynyl-3a-adiol | 4.0 | <0,07 | ? | ? | Östrogen |
| Etinyl-3p-androstanediol | 17a-etynyl-3p-adiol | 50 | 5.6 | ? | ? | Östrogen |
| Progesteron | P4; 4-Pregnenedione | <0,001–0,6 | <0,001–0,010 | ? | ? | Progestogen |
| Noretisteron | NETTO; 17a-etynyl-19-NT | 0,085 (0,0015– <0,1) | 0,1 (0,01–0,3) | 152 | 1084 | Progestogen |
| Norethynodrel | 5 (10) -Norethisterone | 0,5 (0,3–0,7) | <0,1–0,22 | 14 | 53 | Progestogen |
| Tibolon | 7a-metylnoretynodrel | 0,5 (0,45–2,0) | 0,2–0,076 | ? | ? | Progestogen |
| Δ 4 -Tibolone | 7α-metylnoretisteron | 0,069– <0,1 | 0,027– <0,1 | ? | ? | Progestogen |
| 3α-Hydroxytibolon | - | 2,5 (1,06–5,0) | 0,6–0,8 | ? | ? | Progestogen |
| 3β-Hydroxytibolon | - | 1,6 (0,75–1,9) | 0,070–0,1 | ? | ? | Progestogen |
| Fotnoter: a = (1) Bindande affinitetsvärden har formatet "median (intervall)" (#(# -#)), "intervall" (# -#) eller "värde" (#) beroende på tillgängliga värden . De fullständiga uppsättningarna värden inom intervallet finns i Wiki -koden. (2) Bindningsaffiniteter bestämdes via förskjutningsstudier i en mängd olika in vitro- system med märkta östradiol och humana ERα- och ERp- proteiner (utom ERp-värdena från Kuiper et al. (1997), som är råtta ERβ). Källor: Se mallsida. | ||||||
| Östrogen | Relativa bindningsaffiniteter (%) | ||||||
|---|---|---|---|---|---|---|---|
| ER | AR | PR | GR | HERR | SHBG | CBG | |
| Estradiol | 100 | 7.9 | 2.6 | 0,6 | 0,13 | 8,7–12 | <0,1 |
| Estradiolbensoat | ? | ? | ? | ? | ? | <0,1–0,16 | <0,1 |
| Estradiol valerat | 2 | ? | ? | ? | ? | ? | ? |
| Estrone | 11–35 | <1 | <1 | <1 | <1 | 2.7 | <0,1 |
| Estronsulfat | 2 | 2 | ? | ? | ? | ? | ? |
| Estriol | 10–15 | <1 | <1 | <1 | <1 | <0,1 | <0,1 |
| Equilin | 40 | ? | ? | ? | ? | ? | 0 |
| Alfatradiol | 15 | <1 | <1 | <1 | <1 | ? | ? |
| Epiestriol | 20 | <1 | <1 | <1 | <1 | ? | ? |
| Etinylöstradiol | 100–112 | 1–3 | 15–25 | 1–3 | <1 | 0,18 | <0,1 |
| Mestranol | 1 | ? | ? | ? | ? | <0,1 | <0,1 |
| Metylestradiol | 67 | 1–3 | 3–25 | 1–3 | <1 | ? | ? |
| Moxestrol | 12 | <0,1 | 0,8 | 3.2 | <0,1 | <0,2 | <0,1 |
| Dietylstilbestrol | ? | ? | ? | ? | ? | <0,1 | <0,1 |
| Anmärkningar: Referensligander (100%) var progesteron för PR , testosteron för AR , östradiol för ER , dexametason för GR , aldosteron för MR , dihydrotestosteron för SHBG , och kortisol för CBG . Källor: Se mall. | |||||||
| Östrogen | HF | VE | UCa | FSH | LH | HDL - C | SHBG | CBG | AGT | Lever |
|---|---|---|---|---|---|---|---|---|---|---|
| Estradiol | 1.0 | 1.0 | 1.0 | 1.0 | 1.0 | 1.0 | 1.0 | 1.0 | 1.0 | 1.0 |
| Estrone | ? | ? | ? | 0,3 | 0,3 | ? | ? | ? | ? | ? |
| Estriol | 0,3 | 0,3 | 0,1 | 0,3 | 0,3 | 0,2 | ? | ? | ? | 0,67 |
| Estronsulfat | ? | 0,9 | 0,9 | 0,8–0,9 | 0,9 | 0,5 | 0,9 | 0,5–0,7 | 1.4–1.5 | 0,56–1,7 |
| Konjugerade östrogener | 1.2 | 1.5 | 2.0 | 1.1–1.3 | 1.0 | 1.5 | 3.0–3.2 | 1,3–1,5 | 5.0 | 1,3–4,5 |
| Equilinsulfat | ? | ? | 1.0 | ? | ? | 6,0 | 7.5 | 6,0 | 7.5 | ? |
| Etinylöstradiol | 120 | 150 | 400 | 60–150 | 100 | 400 | 500–600 | 500–600 | 350 | 2,9–5,0 |
| Dietylstilbestrol | ? | ? | ? | 2.9–3.4 | ? | ? | 26–28 | 25–37 | 20 | 5,7–7,5 |
|
Källor och fotnoter
Anmärkningar: Värden är förhållanden, med östradiol som standard (dvs 1,0). Förkortningar: HF = Klinisk lindring av värmevallningar . VE = Ökad spridning av vaginalt epitel . UCa = Minskning i UCa . FSH = Undertryckning av FSH -nivåer. LH = Undertryckning av LH -nivåer. HDL - C , SHBG , CBG och AGT = Ökning av serumnivåerna av dessa leverproteiner . Lever = Förhållandet mellan leveröstrogena effekter till allmänna/ systemiska östrogena effekter (värmevallningar/ gonadotropiner ). Källor: Se mall.
|
||||||||||
| Förening | Dosering för specifik användning (vanligtvis mg) | ||||||
|---|---|---|---|---|---|---|---|
| ETD | EPD | MSD | MSD | OID | TSD | ||
| Estradiol (icke-mikron.) | 30 | ≥120–300 | 120 | 6 | - | - | |
| Estradiol (mikroniserad) | 6–12 | 60–80 | 14–42 | 1–2 | > 5 | > 8 | |
| Estradiol valerat | 6–12 | 60–80 | 14–42 | 1–2 | - | > 8 | |
| Estradiolbensoat | - | 60–140 | - | - | - | - | |
| Estriol | ≥20 | 120–150 | 28–126 | 1–6 | > 5 | - | |
| Estriol succinat | - | 140–150 | 28–126 | 2–6 | - | - | |
| Estronsulfat | 12 | 60 | 42 | 2 | - | - | |
| Konjugerade östrogener | 5–12 | 60–80 | 8,4–25 | 0,625–1,25 | > 3,75 | 7.5 | |
| Etinylöstradiol | 200 μg | 1–2 | 280 μg | 20–40 μg | 100 μg | 100 μg | |
| Mestranol | 300 μg | 1,5–3,0 | 300–600 μg | 25–30 μg | > 80 μg | - | |
| Quinestrol | 300 μg | 2–4 | 500 μg | 25–50 μg | - | - | |
| Metylestradiol | - | 2 | - | - | - | - | |
| Dietylstilbestrol | 2.5 | 20–30 | 11 | 0,5–2,0 | > 5 | 3 | |
| DES dipropionat | - | 15–30 | - | - | - | - | |
| Dienestrol | 5 | 30–40 | 42 | 0,5–4,0 | - | - | |
| Dienestrol diacetat | 3–5 | 30–60 | - | - | - | - | |
| Hexestrol | - | 70–110 | - | - | - | - | |
| Klortrianisen | - | > 100 | - | - | > 48 | - | |
| Metallenestril | - | 400 | - | - | - | - | |
|
Källor och fotnoter:
|
|||||||
Antiandrogena och antigonadotropa effekter
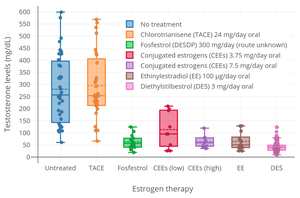
EE är en potent funktionell antiandrogen hos både kvinnor och män. Det förmedlar dess antiandrogena effekter genom att 1) stimulera produktionen av könshormonbindande globulin (SHBG) i levern , vilket minskar fria och därmed bioaktiva koncentrationer av testosteron i blodet; och genom 2) undertryckande av luteiniserande hormon (LH) utsöndring från hypofysen , vilket minskar produktionen av testosteron från könskörtlarna . P-piller som innehåller EE är användbara vid behandling av androgenberoende tillstånd som akne och hirsutism på grund av deras antiandrogena effekter.
P-piller som innehåller EE har visat sig öka SHBG-nivåerna i cirkulation med 2- till 4-faldigt hos kvinnor och att minska fria testosteronkoncentrationer med 40 till 80%. P-piller som innehåller höga doser EE kan öka SHBG-nivåerna hos kvinnor med så mycket som 5 till 10 gånger. Detta liknar den 5- till 10-faldiga ökningen av SHBG-nivåer som uppstår under graviditeten . På grund av den markanta ökningen av SHBG-nivåer blir fria testosteronnivåer mycket låga under behandling med EE-innehållande p-piller. Hos män fann en studie att behandling med en relativt låg dos på 20 μg/dag EE i fem veckor ökade cirkulerande SHBG -nivåer med 150% och, på grund av den åtföljande minskningen av fria testosteronnivåer, ökade totala cirkulerande nivåer av testosteron med 50% (via uppreglering av gonadal testosteronproduktion på grund av minskad negativ feedback från androgener på hypothalamus -hypofys -gonadalaxeln ). Stimulering av hepatisk SHBG -produktion av EE är mycket starkare än med andra östrogener som östradiol, på grund av EE: s höga motståndskraft mot inaktivering i levern och därmed dess oproportionerliga effekter i denna del av kroppen.
Östrogener är antigonadotropiner och kan undertrycka utsöndringen av LH och FSH från hypofysen och i förlängningen gonadal testosteronproduktion. Högdos östrogenbehandling , inklusive med EE, kan undertrycka testosteronnivåer hos män med cirka 95%, eller till kastrat/kvinnligt område. Den dos av EE som krävs för användning som en komponent i hormonbehandling för preoperativa transpersoner är 50 till 100 µg/dag. Denna höga dos är förknippad med en hög förekomst av VTE, särskilt hos personer över 40 år, och det har sagts att den inte ska användas. Dosen EE som används vid behandling av prostatacancer hos män är 150 till 1000 µg/dag (0,15–1,0 mg/dag). En dos av EE på 50 μg två gånger dagligen (100 μg/dag totalt) har visat sig undertrycka testosteronnivåer hos män i motsvarande utsträckning som 3 mg/dag oral diethylstilbestrol , vilket är den minsta dos av diethylstilbestrol som krävs för att konsekvent undertrycka testosteronnivåer i kastratområdet. Den ägglossningshämmande dosen av EE i sig och inte i kombination med ett gestagen hos kvinnor är 100 μg/dag. Det har emellertid visat sig vara cirka 75 till 90% effektivt för att hämma ägglossning vid en dos av 20 μg/dag och cirka 97 eller 98% effektivt vid en dos av 50 μg/dag. I en annan studie inträffade ägglossning hos 25,2% med en EE -dos på 50 μg/dag.
Lägre doser av EE har också signifikanta antigonadotropa effekter. En "mycket låg" dos av 15 µg/dag EE har beskrivits som den "borderline" mängd som krävs för att undertrycka LH- och testosteronnivåer hos män, och en studie visade att LH- och testosteronnivåerna "pålitligt" undertrycktes hos män av en dosering av 30 ug/dag EE. Emellertid har andra kliniska studier funnit att 20 µg/dag EE ökade testosteronnivåerna med 50% hos män (som beskrivits ovan) och att doser på 32 µg/dag och 42 µg/dag EE undertryckte FSH -nivåer hos män men inte signifikant påverkade LH -nivåer. Ett starkare undertryck av testosteronnivåer observerades hos män efter daglig behandling med ett kombinerat oralt preventivmedel innehållande 50 µg etinylestradiol och 0,5 mg norgestrel i 9 dagar. Undersökningen visade dock att gestagenet var den viktigaste komponenten som ansvarade för undertryckandet av testosteronnivåer. I enlighet med detta är progestinkomponenten i p -piller främst ansvariga för hämning av ägglossning hos kvinnor. En kombination av 20 ug/dag EE och 10 mg/dag metyltestosteron befanns undertrycka FSH -utsöndring hos män i tillräcklig omfattning för att stoppa spermatogenes . Studier på kvinnor har funnit att 50 µg/dag EE undertrycker LH- och FSH -nivåer båda med cirka 70% hos postmenopausala kvinnor.
Förutom dess antigonadotropa effekter kan EE signifikant undertrycka androgenproduktion av binjurarna vid höga koncentrationer. En studie visade att behandling med en hög dos på 100 µg/dag EE undertryckte cirkulerande binjurens androgennivåer med 27 till 48% hos transpersoner. Detta kan dessutom bidra till att undertrycka androgennivåer av östrogener.
Effekter på syntet av leverprotein
EE har markanta effekter på leverproteinsyntesen , även vid låga doser och oavsett administreringssätt . Dessa effekter medieras av dess östrogena aktivitet. Läkemedlet ökar dosberoende cirkulerande nivåer av SHBG, kortikosteroidbindande globulin (CBG) och tyroxinbindande globulin (TBG), och påverkar också ett brett spektrum av andra leverproteiner. EE påverkar triglyceridnivåer vid en dos så låg som 1 μg/dag och LDL- och HDL -kolesterolnivåer vid en dos så låg som 2,5 μg/dag. EE påverkar flera leverproteiner vid en dos så låg som 5 µg/dag. Vid doser över 20 µg/dag blir de ökande effekterna av EE på leverproteinsyntes kontinuerligt mindre.
EE vid 5 μg/dag har visat sig öka SHBG -nivåerna med 100% hos postmenopausala kvinnor, medan en dos på 20 µg/dag EE ökade dem med 200%. Androgener minskar hepatisk SHBG -produktion och har visat sig motsätta sig effekterna av EE på SHBG -nivåer. Detta är särskilt relevant när det anses att många progestiner som används i p -piller har varierande grad av svag androgen aktivitet. En kombination av 20 µg/dag EE och 0,25 mg/dag levonorgestrel , ett gestagen med relativt hög androgenicitet, minskar SHBG -halterna med 50%; 30 µg/dag EE och 0,25 mg/dag levonorgestrel har ingen effekt på SHBG -nivåer; 30 µg/dag EE och 0,15 mg/dag levonorgestrel ökar SHBG -nivåerna med 30%; och trifasiska COC innehållande EE och levonorgestrel öka SHBG-nivåerna med 100 till 150%. Kombinationen av 30 µg/dag EE och 150 µg/dag desogestrel , ett gestagen med relativt svag androgenicitet än levonorgestrel, ökar SHBG -nivåerna med 200%, medan kombinationen av 35 µg/dag EE och 2 mg/dag cyproteronacetat , ett gestagen med stark antiandrogen aktivitet, ökar SHBG -nivåerna med 400%. Som sådan modererar typen och dosen av gestagen som finns i p -piller kraftigt effekterna av EE på SHBG -nivåer.
En dos på 10 µg/dag EE har visat sig öka CBG -nivåerna med 50%, medan en dos på 20 µg/dag EE ökade dem med 100%. Progestiner som är progesteronderivat har ingen effekt på CBG-nivåer, medan androgena progestiner som 19-nortestosteronderivaten bara har en svag effekt på CBG-nivåerna. P -piller kan öka CBG -nivåerna med 100 till 150%. En dos på 5 µg/dag EE har visat sig öka TBG -nivåerna med 40%, medan en dos på 20 µg/dag EE ökade dem med 60%. Progestiner som är progesteronderivat påverkar inte TBG -nivåerna, medan gestagener med androgen aktivitet kan minska TBG -nivåerna. En kombination av 30 µg/dag EE och 1 mg/dag noretisteron , ett måttligt androgen progestin, har visat sig öka TBG -nivåerna med 50 till 70%, medan kombinationen av 30 µg/dag EE och 150 µg/dag desogestrel ökade dem med 100%.
Skillnader från östradiol

EE visar starka och oproportionerliga effekter på leverproteinsyntes i förhållande till östradiol. Den levern liksom uterus uttrycka 17β-hydroxisteroiddehydrogenas (17β-HSD), och detta enzym tjänar till inaktivt östradiol och effektivt undertrycka dess potens i dessa vävnader genom att reversibelt omvandla den till den mycket mindre potent östrogen estron (som har ungefär 4% av östrogen aktivitet av östradiol). Till skillnad från östradiol förhindrar 17a-etynylgruppen i EE oxidation av C17p-positionen för EE med 17β-HSD, och av denna anledning inaktiveras EE inte i dessa vävnader och har mycket starkare relativ östrogen aktivitet i dem. Detta är mekanismen för de oproportionerligt starka effekterna av EE på leverproteinproduktion, vilket resulterar i en kraftigt ökad effekt på VTE och kardiovaskulära risker i förhållande till östradiol.
Å andra sidan, på grund av förlusten av inaktivering av EE med 17β-HSD i endometriet (livmodern), är EE relativt mer aktiv än östradiol i endometriet och är av denna anledning associerad med en signifikant lägre förekomst av vaginal blödning och spotting i jämförelse. Detta är särskilt fallet när det gäller kombinerad östrogen- och gestagenterapi (som vid p-piller eller menopausal HRT), eftersom gestagen inducerar uttryck av 17β-HSD i endometriet. Den minskade vaginala blödningen och fläckar med EE är en av de främsta orsakerna till att den används i p -piller istället för östradiol, trots dess potentiellt sämre säkerhetsprofil (relaterad till dess negativa effekter på leverproteinsyntes och VTE -incidens).
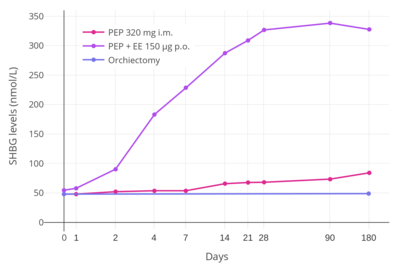
EE har visat sig ha oproportionerliga effekter på leverproteinsyntes och VTE -risk oavsett om administreringsvägen är oral, transdermal eller vaginal, vilket indikerar att användning av parenterala vägar över den orala vägen inte resulterar i att EE har proportionella leververkningar i förhållande till icke-hepatiska åtgärder. Emellertid minskar EE: s styrka vid leverproteinsyntes i alla fall med parenteral administrering. En dos av 10 µg/dag vaginal EE har visat sig motsvara 50 µg oral EE när det gäller effekter på leverproteinsyntes, såsom stimulering av hepatisk SHBG -produktion. Som sådan har parenteral EE, som kringgår den första passagen genom levern som inträffar med oral EE, visat sig ha en 5-faldig lägre inverkan på leverproteinsyntes i vikt än oral EE. I motsats till EE såväl som till oral östradiol visar transdermal östradiol få eller inga effekter på leverproteinsyntes vid typiska menopausala doser.
| Parametrar | Estradiol | Etinylöstradiol |
|---|---|---|
| ER -affinitet | 1 × 10 10 M -1 | 2–5 × 10 11 M -1 |
| Kärnkraftsretention | 6–8 timmar | 24 timmar |
| Eliminering halveringstid | 90 minuter | 7 timmar |
| Substrat för 17β-HSD ? | Ja | Nej |
| Bunden till SHBG ? | Ja | Nej |
| Relativ oral lever potens | 1 | ~ 500–1 500 |
| Relativ oral hypofysen potens | 1 | 200 |
| Källor: | ||
Farmakokinetik
Absorption
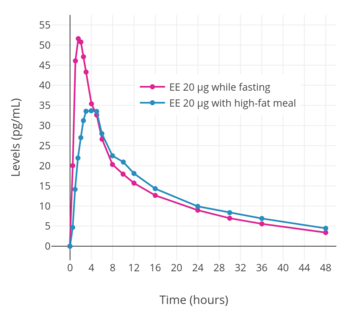
Den orala biotillgängligheten för EE är i genomsnitt 45%, med ett brett intervall på 20% till 74% (dock oftast mellan 38 och 48%) som beror på hög interindividuell variation . Även om den är relativt låg är den orala biotillgängligheten för EE betydligt högre än för mikroniserad östradiol (5%). Efter en enda 20 μg dos EE i kombination med 2 mg noretisteronacetat hos postmenopausala kvinnor har EE -koncentrationer visat sig nå maximalt 50 pg/ml inom i genomsnitt 1,5 timmar. Efter den första dosen ökar genomsnittliga nivåer av EE i allmänhet ytterligare med cirka 50% tills steady-state-koncentrationer uppnås; steady-state uppnås efter en veckas daglig administrering. För jämförelse är de genomsnittliga toppnivåerna av östradiol som uppnås med 2 mg mikroniserat östradiol eller östradiolvalerat 40 pg/ml efter den första dosen och 80 pg/ml efter tre veckors administrering. Dessa maximala koncentrationer av östradiol ligger i samma intervall som koncentrationerna av EE som produceras av en oral dos av EE som är 100 gånger lägre i vikt, vilket är i överensstämmelse med den cirka 100-faldiga ökade orala styrkan för EE i förhållande till östradiol . I enlighet med den höga interindividuella variabiliteten i den orala biotillgängligheten för EE finns det en stor grad av interindividuell variation i EE -nivåer. En dos av EE på 50 μg/dag har visat sig uppnå ett stort antal cirkulerande EE -nivåer på cirka 100 till 2000 pg/ml. Att ta EE i kombination med en fettrik måltid har visat sig avsevärt minska sina toppkoncentrationer.
EE -nivåer efter en enda dos på 50 μg genom intravenös injektion är flera gånger högre än EE -nivåer efter en engångsdos på 50 mg givet oralt. Förutom skillnaden i nivåer är eliminationsförloppet liknande för de två rutterna.
Det kan finnas könsspecifika skillnader i EE: s farmakokinetik , så att EE kan ha större oral styrka hos kvinnor än hos män. En studie visade att en kombination av 60 μg/dag EE och 0,25 mg/dag levonorgestrel hos kvinnor och män resulterade i toppnivåer av EE på 495 pg/ml och 251 pg/ml, area-under-the-curve levels of EE of 6,216 pg/ml/timme och 2,850 pg/ml/timme och eliminationshalveringstider på 16,5 timmar respektive 10,2 timmar. Det har föreslagits att detta fenomen kan representera en "skyddsmekanism" hos män mot exponering för östrogen i miljön .
Distribution
Den plasmaproteinbindning av EE är 97 till 98%, och den är bunden nästan uteslutande till albumin . Till skillnad från östradiol, som binder med hög affinitet till SHBG, har EE mycket låg affinitet för detta protein, cirka 2% av östradiol, och binder därför inte till det viktigt.
Ämnesomsättning
På grund av hög första-pass-metabolism i tarmarna och levern visas endast 1% av en oral dos av en EE i cirkulationen som EE själv. Under första passage-metabolism, är EE utför konjugeras via glukuronidering och sulfate in i den hormonellt inert etinylestradiol glukuronider och etinylestradiol sulfat (EE sulfat), och nivåer av EE sulfat i omlopp är mellan 6- och 22-faldigt högre än de för EE. För jämförelse, med oral administrering av 2 mg mikroniserat östradiol, är nivåerna av östron och estronsulfat 4- till 6-faldigt respektive 200-faldigt högre än östradiols. Till skillnad från östradiol metaboliseras eller inaktiveras EE, på grund av steriskt hinder av dess C17a-etynylgrupp, inte av 17β-HSD, och detta är den primära faktorn som är ansvarig för den dramatiskt ökade styrkan hos oral EE i förhållande till oral östradiol.
Bortsett från sulfatkonjugering metaboliseras EE huvudsakligen genom hydroxylering till katekolöstrogener . Detta är främst genom 2-hydroxylering till 2-hydroxi-EE, som främst katalyseras av CYP3A4 . Hydroxylering av EE vid C4-, C6a- och C16p-positionerna till 4-, 6α- och 16β-hydroxi-EE har också rapporterats, men verkar i liten utsträckning bidra till dess metabolism. 2- och 4-metoxi-EE bildas också via transformation genom katekol-O-metyltransferas av 2- och 4-hydroxi-EE. Till skillnad från östradiol sker inte 16a-hydroxylering med EE på grund av steriskt hinder av dess etynylgrupp vid C17a. Etynyleringen av EE är i stort sett irreversibel, och därför metaboliseras EE inte till östradiol, till skillnad från östradiolestrar . En granskning visade att intervallet för den rapporterade eliminationshalveringstiden för EE i litteraturen var 13,1 till 27,0 timmar. En annan granskning rapporterade en eliminationshalveringstid på EE på 10 till 20 timmar. Emellertid har halveringstiden för EE också rapporterats av andra källor till så kort som 7 timmar och så lång som 36 timmar.
Till skillnad från fallet med östradiol, där dess nivåer snabbt ökar och som förblir förhöjda i en platåliknande kurva i många timmar, sjunker nivåerna av EE snabbt efter topp. Detta antas bero på att östron och estronsulfat kan reversibelt omvandlas till östradiol och fungera som en hormonellt inert reservoar för östradiol, medan EE -sulfatbehållaren för EE är mycket mindre i jämförelse. I alla fall, på grund av bildandet av EE -sulfat, är enterohepatisk recirkulation involverad i farmakokinetiken för EE på samma sätt som östradiol, även om det är i mindre utsträckning. Enterohepatisk recirkulations bidrag till totala cirkulerande EE -nivåer verkar vara 12 till 20% eller mindre och observeras inte konsekvent. En sekundär topp i EE -nivåer 10 till 14 timmar efter administrering kan ofta observeras med oral EE.
EE, efter oxidativ bildning av en mycket reaktiv metabolit , hämmar irreversibelt cytokrom P450 -enzymer som är involverade i dess metabolism, och detta kan också spela en roll för den ökade EE -effekten i förhållande till östradiol. Faktum är att EE sägs ha en markant effekt på levermetabolismen, och detta är bland annat en av anledningarna till att naturliga östrogener som östradiol kan vara att föredra. En tvåfaldig ackumulering i EE-nivåer med en EE-innehållande p-piller har observerats efter 1 års behandling.
Eliminering
EE elimineras 62% i avföringen och 38% i urinen .
Kemi
EE, även känd som 17α-etynylöstradiol eller som 17α-ethynylestra-1,3,5 (10) -trien-3,17β-diol, är en syntetisk estran steroid och ett derivat av östradiol med en etynyl substitution vid C17a positionen. 17α-etynyleringen av östradiol för att skapa EE är analog med 17α-substitutionen av testosteron för att göra testosteronderivat såsom 17α-etynylerade progestiner som etisteron (17α-etynyltestosteron) och noretisteron (17α-etynyl-19-nortestosteron) samt 17α -alkylerade androgener / anabola steroider som metyltestosteron (17α-metyltestosteron).
Analoger
Ett antal derivat av EE finns. Dessa inkluderar mestranol (EE 3-metyleter), kinestrol (EE 3-cyklopentyleter), etinylestradiolsulfonat (EE 3-isopropylsulfonat) och moxestrol (11β-metoxi-EE). De tre förstnämnda är förläkemedel för EE, medan den senare inte är det. Några få analoger av EE med andra substitutioner vid C17a -positionen finns. Exempel innefattar estradiolderivat methylestradiol (17α-methylestradiol) och ethylestradiol (17α-ethylestradiol) och östriol derivat ethinylestriol (17α-ethynylestriol) och nilestriol (17α-ethynylestriol 3-cyklopentyl-eter). Androstananaloger av EE med signifikant men svag östrogen aktivitet inkluderar etinylandrostenediol (17α-etynyl-5-androstenediol), 17α-etynyl-3β-androstanediol , 17α-etynyl-3α-androstanediol och metandriol (17α-metyl-5-androstenediol).
Historia
EE var det första oralt aktiva syntetiska östrogenet och beskrevs 1938 av Hans Herloff Inhoffen och Walter Hohlweg från Schering AG i Berlin . Det godkändes av FDA i USA den 25 juni 1943 och marknadsfördes av Schering under varumärket Estinyl . FDA drog tillbaka godkännandet av Estinyl den 4 juni 2004 på begäran av Schering , som hade slutat marknadsföra det.
EE introducerades aldrig för användning genom intramuskulär injektion .
EE användes först i COC, som ett alternativ till mestranol , 1964, och kort därefter ersatte mestranol i COC.
Tidiga p -piller innehöll 40 till 100 μg/dag EE och 50 till 150 μg/dag mestranol.
Samhälle och kultur
Generiska namn
Ethinylestradiol är det engelska generiska namnet på läkemedlet och dess INN , USAN , BAN och JAN . Det har också stavats som etynylestradiol , etynyloestradiol och etinyloestradiol (alla med samma uttal), och det senare var tidigare dess BAN men ändrades så småningom. Dessutom ingår ofta ett utrymme i namnet på EE så att det skrivs som etinylestradiol (liksom variationer därav), och detta är dess USP -namn . Det generiska namnet på EE på franska och dess DCF är etinylestradiol , på spanska är etinilestradiol , på italienska och dess DCIT är etinilestradiolo och på latin är etinylestradiolum .
Läkemedlets namn förkortas ofta som EE eller som EE2 i den medicinska litteraturen .
Märkesnamn
EE har marknadsförts som ett fristående oralt läkemedel under varumärkena Esteed , Estinyl , Feminone , Lynoral , Menolyn , Novestrol , Palonyl , Spanestrin och Ylestrol bland andra, även om de flesta eller alla dessa formuleringar nu avbryts. Det marknadsförs under ett mycket stort antal varumärken över hela världen i kombination med gestagen för användning som oralt preventivmedel. Dessutom marknadsförs EE i USA i kombination med norelgestromin under varumärkena Ortho Evra och Xulane som ett preventivmedel , i kombination med etonogestrel under varumärket NuvaRing som en preventiv vaginalring och i kombination med noretisteronacetat under varumärket namn FemHRT i oral hormonersättningsterapi för behandling av klimakteriebesvär.
Tillgänglighet
EE marknadsförs brett över hela världen. Det marknadsförs uteslutande eller nästan uteslutande i kombination med gestagener.
Referenser
Vidare läsning
- Michael Oettel; Ekkehard Schillinger (6 december 2012). Östrogener och antiestrogener II: Farmakologi och klinisk tillämpning av östrogener och antiestrogen . Springer Science & Business Media. s. 4, 10, 15, 165, 247–248, 276–291, 363–408, 424, 514, 540, 543, 581. ISBN 978-3-642-60107-1.
- Kuhl H (2005). "Farmakologi för östrogener och gestagener: påverkan av olika administreringssätt" (PDF) . Klimatiska . 8 Suppl 1: 3–63. doi : 10.1080/13697130500148875 . PMID 16112947 . S2CID 24616324 .
- Stanczyk FZ, Archer DF, Bhavnani BR (2013). "Etinylestradiol och 17β-östradiol i kombinerade orala preventivmedel: farmakokinetik, farmakodynamik och riskbedömning". Preventivmedel . 87 (6): 706–27. doi : 10.1016/j.contraception.2012.12.011 . PMID 23375353 .
- Mattison DR, Karyakina N, Goodman M, LaKind JS (september 2014). "Farmako- och toxikokinetik för utvalda exogena och endogena östrogener: en genomgång av data och identifiering av kunskapsluckor". Crit. Rev. Toxicol . 44 (8): 696–724. doi : 10.3109/10408444.2014.930813 . PMID 25099693 . S2CID 11212469 .
