Akut lymfoblastisk leukemi - Acute lymphoblastic leukemia
| Akut lymfoblastisk leukemi | |
|---|---|
| Andra namn | Akut lymfatisk leukemi, akut lymfoid leukemi |
 | |
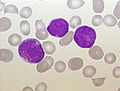
| Benmärgsaspiration från en person med föregångare B-cell ALL. De stora lila cellerna är lymfoblaster. | |
| Specialitet | Hematologi , onkologi |
| Symtom | Trötthet, blek färg, feber, lätt blödning eller blåmärken, benvärk, förstorade lymfkörtlar |
| Komplikationer | Infektion , tumörlyssyndrom |
| Vanlig start | 2–5 år gammal |
| Typer | B-cell ALL , T-cell ALL |
| Orsaker | Vanligtvis okänd |
| Riskfaktorer | Enäggstvilling med ALL, Downs syndrom , Fanconis anemi , ataxi telangiektasi , Klinefelters syndrom , hög födelsevikt betydande strålningsexponering |
| Diagnostisk metod | Blodprov och benmärgsundersökning |
| Differentialdiagnos | Infektiös mononukleos , akut myeloid leukemi , lymfoblastiskt lymfom , aplastisk anemi |
| Behandling | Kemoterapi , stamcellstransplantation , strålbehandling , riktad terapi |
| Prognos |
Barn : 90% femårig överlevnad Vuxna : 35% femårig överlevnad |
| Frekvens | 1 av 1 750 barn |
| Dödsfall | 111 000 (2015) |
Akut lymfoblastisk leukemi ( ALL ) är en cancer i lymfoidlinjen av blodceller som kännetecknas av utvecklingen av ett stort antal omogna lymfocyter . Symtomen kan vara trötthet, blek hudfärg, feber , lätt blödning eller blåmärken, förstorade lymfkörtlar eller benvärk. Som en akut leukemi utvecklas ALL snabbt och är vanligtvis dödlig inom veckor eller månader om den lämnas obehandlad.
I de flesta fall är orsaken okänd. Genetiska riskfaktorer kan inkludera Downs syndrom , Li-Fraumeni syndrom eller neurofibromatos typ 1 . Miljöriskfaktorer kan inkludera betydande strålningsexponering eller tidigare kemoterapi . Bevis angående elektromagnetiska fält eller bekämpningsmedel är oklart. Vissa antar att ett onormalt immunsvar mot en vanlig infektion kan vara en utlösare. Den bakomliggande mekanismen involverar flera genetiska mutationer som resulterar i snabb celldelning . De överdrivna omogna lymfocyterna i benmärgen stör produktionen av nya röda blodkroppar , vita blodkroppar och trombocyter . Diagnosen baseras vanligtvis på blodprov och benmärgsundersökning .
ALL behandlas vanligtvis initialt med kemoterapi som syftar till att få remission . Detta följs sedan av ytterligare kemoterapi vanligtvis under ett antal år. Behandlingen inkluderar vanligtvis också intratekal kemoterapi eftersom systemisk kemoterapi kan ha begränsad penetration i centrala nervsystemet och centrala nervsystemet är en vanlig plats för återfall av akut lymfoblastisk leukemi.
Behandlingen kan också innefatta strålbehandling om spridning till hjärnan har skett. Stamcellstransplantation kan användas om sjukdomen återkommer efter standardbehandling. Ytterligare behandlingar, såsom chimär antigenreceptor T -cell immunterapi används och studeras vidare.
ALLA drabbade cirka 876 000 människor globalt under 2015 och resulterade i cirka 111 000 dödsfall. Det förekommer vanligast hos barn, särskilt barn mellan två och fem år. I USA är det den vanligaste orsaken till cancer och dödsfall av cancer bland barn. ALL är anmärkningsvärt för att vara den första spridda cancern som botas. Överlevnaden för barn ökade från under 10% på 1960 -talet till 90% 2015. Överlevnadsgraden är fortfarande lägre för spädbarn (50%) och vuxna (35%). Enligt National Cancer Intelligence Network (NCIN), generellt för personer med ALL: cirka 70 av 100 personer (70%) kommer att överleva sin leukemi i 5 år eller mer efter att de diagnostiserats.
tecken och symtom
De första symptomen kan vara ospecifika, särskilt hos barn. Över 50%av barnen med leukemi hade en eller flera av fem funktioner: en lever man kan känna (64%), en mjälte man kan känna (61%), blek hy (54%), feber (53%) och blåmärken (52%). Dessutom kan återkommande infektioner, trötthet, arm- eller benvärk och förstorade lymfkörtlar vara framträdande egenskaper. De B-symtom , såsom feber, nattliga svettningar, och viktminskning, är ofta närvarande.
Centrala nervsystemet (CNS) symptom som kraniala neuropatier på grund av meningeal infiltration identifieras hos mindre än 10% av vuxna och mindre än 5% av barnen, särskilt mogna B-cell ALL (Burkitt leukemi) vid presentationen.
Tecknen och symptomen på ALL är varierande och inkluderar:
- Generaliserad svaghet och trötthet
- Anemi
- Yrsel
- Huvudvärk, kräkningar, slöhet, nackstyvhet eller kraniala nervpares (CNS -inblandning)
- Frekvent eller oförklarlig feber och infektion
- Viktminskning och/eller aptitlöshet
- Överdriven och oförklarlig blåmärken
- Benvärk, ledvärk (orsakad av spridning av "blast" -celler till benets yta eller in i leden från märghålan)
- Andfåddhet
- Förstorade lymfkörtlar, lever och/eller mjälte
- Gropödem (svullnad) i nedre extremiteterna och/eller buken
- Petekier, som är små röda prickar eller linjer i huden på grund av låga blodplättsnivåer
- Testikelförstoring
- Mediastinal massa
Orsak
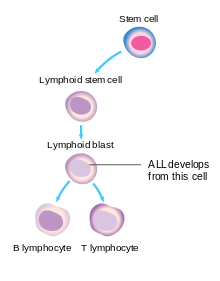
Cancercellen i ALL är lymfoblasten. Normala lymfoblaster utvecklas till mogna, infektionsbekämpande B-celler eller T-celler, även kallade lymfocyter . Signaler i kroppen styr antalet lymfocyter så varken för få eller för många görs. I ALL blir både den normala utvecklingen av vissa lymfocyter och kontrollen över antalet lymfoida celler defekta.
ALLT dyker upp när en enda lymfoblast får många mutationer till gener som påverkar blodcellsutveckling och proliferation. I barndomen ALL börjar denna process vid befruktningen med arv av några av dessa gener. Dessa gener ökar i sin tur risken för att fler mutationer kommer att uppstå i utvecklingen av lymfoida celler. Vissa genetiska syndrom, som Downs syndrom , har samma effekt. Miljöriskfaktorer behövs också för att skapa tillräckligt med genetiska mutationer för att orsaka sjukdom. Bevis för miljöns roll ses i barndomen ALL bland tvillingar, där endast 10–15% av båda genetiskt identiska tvillingarna får ALLT. Eftersom de har samma gener förklarar olika miljöexponeringar varför en tvilling får ALL och den andra inte.
Infant ALL är en sällsynt variant som förekommer hos spädbarn under ett år. KMT2A (tidigare MLL ) genarrangemang är vanligast och förekommer i embryot eller fostret före födseln. Dessa omorganisationer resulterar i ökat uttryck av blodcellsutvecklingsgener genom att främja gentranskription och genom epigenetiska förändringar. I motsats till barndomen ALL, anses miljöfaktorer inte spela någon betydande roll. Bortsett från KMT2A -omorganisationen finns vanligtvis bara en extra mutation. Miljöexponeringar behövs inte för att skapa fler mutationer.
Riskfaktorer
Genetik
Vanliga ärftliga riskfaktorer inkluderar mutationer i ARID5B , CDKN2A / 2B , CEBPE , IKZF1 , GATA3 , PIP4K2A och, mer sällan, TP53 . Dessa gener spelar viktiga roller i cellulär utveckling, proliferation och differentiering. Individuellt har de flesta av dessa mutationer låg risk för ALL. Betydande risk för sjukdom uppstår när en person ärver flera av dessa mutationer tillsammans.
Den ojämna fördelningen av genetiska riskfaktorer kan hjälpa till att förklara skillnader i sjukdomsfrekvens bland etniska grupper. Till exempel är ARID5B -mutationen mindre vanlig i etniska afrikanska populationer.
Flera genetiska syndrom har också ökad risk för ALL. Dessa inkluderar: Downs syndrom , Fanconi anemi , Bloom syndrom , X-bunden agammaglobulinemi , svår kombinerad immunbrist , Shwachman-Diamond syndrom , Kostmann syndrom , neurofibromatos typ 1 , ataxi-telangiectasia , paroxysmal nattlig hemoglobinuri och Li-Fraumeni syndrom . Färre än 5% av fallen är associerade med ett känt genetiskt syndrom.
Sällsynta mutationer i ETV6 och PAX5 är associerade med en familjär form av ALL med autosomala dominanta mönster av arv .
Miljö
De miljöexponeringar som bidrar till uppkomsten av ALL är kontroversiella och föremål för pågående debatt.
Hög strålningsexponering från kärnkraftsfall är en känd riskfaktor för att utveckla leukemi. Bevis på om mindre strålning, från röntgenbilder under graviditeten, ökar risken för sjukdom är fortfarande otydlig. Studier som har identifierat ett samband mellan röntgenbildning under graviditet och ALL fann endast en något ökad risk. Exponering för stark elektromagnetisk strålning från kraftledningar har också förknippats med en något ökad risk för ALL. Detta resultat ifrågasätts eftersom ingen orsaksmekanism som förbinder elektromagnetisk strålning med cancer är känd.
Hög födelsevikt (större än 4000 g eller 8,8 lbs) är också förknippad med en liten ökad risk. Mekanismen som förbinder hög födelsevikt med ALL är inte heller känd.
Bevis tyder på att sekundär leukemi kan utvecklas hos individer som behandlas med vissa typer av kemoterapi, såsom epipodofyllotoxiner och cyklofosfamid .
Infektioner
Det finns vissa tecken på att en vanlig infektion, såsom influensa , indirekt kan främja uppkomsten av ALL. Fördröjda infektionshypotesen säger att ALL är ett onormalt immunsvar mot infektion hos en person med genetiska riskfaktorer. Försenad utveckling av immunsystemet på grund av begränsad sjukdomsexponering kan leda till överdriven produktion av lymfocyter och ökad mutationshastighet under en sjukdom. Flera studier har identifierat lägre andel av ALL bland barn med större exponering för sjukdom tidigt i livet. Mycket små barn som går i daghem har lägre ALL. Bevis från många andra studier som tittar på sjukdomsexponering och ALL är otydligt. Vissa forskare har kopplat hygienhypotesen .
Mekanism
Flera karakteristiska genetiska förändringar leder till skapandet av en leukemisk lymfoblast. Dessa förändringar inkluderar kromosomala translokationer , intrakromosomala omarrangemang , förändringar i antalet kromosomer i leukemiska celler och ytterligare mutationer i enskilda gener. Kromosomala translokationer innebär att en stor DNA -region flyttas från en kromosom till en annan. Detta drag kan resultera i att en gen placeras från en kromosom som främjar celldelning till ett mer aktivt transkriberat område på en annan kromosom. Resultatet är en cell som delar sig oftare. Ett exempel på detta innefattar translokationen av C-MYC , en gen som kodar för en transkriptionsfaktor som leder till ökad celldelning, bredvid immunoglobulinets tunga - eller lätt kedja -genen förstärkare , vilket leder till ökad C-MYC- expression och ökade celldelning . Andra stora förändringar i kromosomstrukturen kan resultera i placeringen av två gener direkt bredvid varandra. Resultatet är kombinationen av två vanligtvis separata proteiner till ett nytt fusionsprotein . Detta protein kan ha en ny funktion som främjar utvecklingen av cancer. Exempel på detta inkluderar fusionsgenen ETV6 - RUNX1 som kombinerar två faktorer som främjar blodcellsutveckling och BCR - ABL1 -fusionsgenen i Philadelphia -kromosomen . BCR - ABL1 kodar för ett alltid aktiverat tyrosinkinas som orsakar frekvent celldelning. Dessa mutationer producerar en cell som delar sig oftare, även i avsaknad av tillväxtfaktorer .
Andra genetiska förändringar i B-cell ALL inkluderar förändringar i antalet kromosomer i de leukemiska cellerna. Att få minst fem ytterligare kromosomer, kallade hög hyperdiploidi, förekommer oftare. Mindre ofta går kromosomer förlorade, kallade hypodiploidy , vilket är förknippat med en sämre prognos. Ytterligare vanliga genetiska förändringar i B-cell ALL involverar icke-ärftliga mutationer till PAX5 och IKZF1 . I T-cell kan ALL, LYL1 , TAL1 , TLX1 och TLX3 omarrangeras.
ALLA resultat när tillräckligt med dessa genetiska förändringar finns i en enda lymfoblast. I barndomen ALL, till exempel, finns en fusionsgen-translokation ofta tillsammans med sex till åtta andra ALL-relaterade genetiska förändringar. Den initiala leukemiska lymfoblasten kopierar sig till ett för stort antal nya lymfoblaster, varav ingen kan utvecklas till fungerande lymfocyter. Dessa lymfoblaster byggs upp i benmärgen och kan spridas till andra platser i kroppen, såsom lymfkörtlar , mediastinum , mjälten , testiklarna och hjärnan , vilket leder till vanliga symptom på sjukdomen.
Diagnos
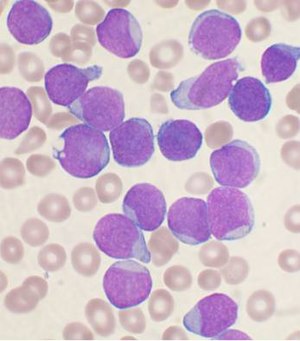
Diagnosen ALL börjar med en grundlig medicinsk historia, fysisk undersökning , fullständigt blodtal och blodprov. Även om många symptom på ALL kan hittas vid vanliga sjukdomar, ger ihållande eller oförklarliga symptom misstanken om cancer. Eftersom många funktioner i den medicinska historien och undersökningen inte är specifika för ALLA, behövs ytterligare testning ofta. Ett stort antal vita blodkroppar och lymfoblaster i cirkulerande blod kan vara misstänkta för ALLA eftersom de indikerar en snabb produktion av lymfoida celler i märgen. Ju högre dessa siffror pekar vanligtvis på en sämre prognos. Medan antalet vita blodkroppar vid initial presentation kan variera avsevärt, kan cirkulerande lymfoblastceller ses på perifera blodprov i de flesta fall.
En benmärgsbiopsi ger avgörande bevis på ALL, vanligtvis med> 20% av alla celler som är leukemiska lymfoblaster. En lumbalpunktur (även känd som en ryggmärgskran) kan avgöra om ryggraden och hjärnan har invaderats. Hjärnan och ryggradsinvolvering kan diagnostiseras antingen genom bekräftelse av leukemiska celler i ländryggen eller genom kliniska tecken på CNS -leukemi som beskrivits ovan. Laboratorietester som kan visa avvikelser inkluderar blodtal, njurfunktion, elektrolyt och leverenzymtester.
Patologisk undersökning, cytogenetik (i synnerhet närvaron av Philadelphia -kromosom ) och immunofenotypning avgör om leukemiska celler är myeloblastiska (neutrofiler, eosinofiler eller basofiler) eller lymfoblastiska ( B -lymfocyter eller T -lymfocyter ). Cytogenetiska tester på märgproverna kan hjälpa till att klassificera sjukdomar och förutsäga hur aggressiv sjukdomsförloppet blir. Olika mutationer har associerats med kortare eller längre överlevnad. Immunhistokemisk testning kan avslöja TdT- eller CALLA -antigener på ytan av leukemiska celler. TdT är ett protein som uttrycks tidigt i utvecklingen av pre-T och pre-B-celler, medan CALLA är ett antigen som finns i 80% av ALLA fall och även i "blast crisis" av CML .
Medicinsk bildbehandling (t.ex. ultraljud eller CT -skanning ) kan hitta invasion av andra organ, vanligtvis lungor , lever, mjälte, lymfkörtlar, hjärna, njurar och reproduktionsorgan.
Immunofenotypning
Förutom cellmorfologi och cytogenetik är immunofenotypning , en laboratorieteknik som används för att identifiera proteiner som uttrycks på deras cellyta, en nyckelkomponent i diagnosen ALL. Den föredragna metoden för immunfenotypning är genom flödescytometri . I de maligna lymfoblasterna av ALL kan uttryck av terminal deoxynukleotidyltransferas (TdT) på cellytan hjälpa till att skilja maligna lymfocytceller från reaktiva lymfocyter , vita blodkroppar som reagerar normalt på en infektion i kroppen. Å andra sidan uttrycks myeloperoxidas (MPO), en markör för myeloidlinjen , vanligtvis inte. Eftersom prekursor B -cell och prekursor T -celler ser likadana ut kan immunofenotypning hjälpa till att skilja subtypen på ALL och mognadsnivån för de maligna vita blodkropparna. Undertyperna av ALL, bestämda genom immunofenotyp och enligt mognadsstadierna.
| B -cell Lineage | T -cell Lineage |
|---|---|
| pre-pre-B ALL (pro-B-ALL) | föregångare T- ALL |
| vanligt ALLT | mogen T-cell ALL |
| före B ALL | |
| mogen B -cell ALL (Burkitt leukemi - FAB L3) |
En omfattande panel av monoklonala antikroppar mot cellytamarkörer, särskilt CD eller kluster av differentieringsmarkörer, används för att klassificera celler efter härstamning. Nedan visas immunologiska markörer associerade med B -cell och T -cell ALL.
| Immunologiska markörer | B -cell Lineage | T -cell Lineage |
|---|---|---|
| B -cell Lineage | ||
| CD19, CD22, CD79a | + | - |
| CD10 | - eller + (vanligt ALL) | |
| cytoplasmatisk Ig | - eller + (före B ALL) | |
| yta Ig | - eller + (mogen B-cell ALL) | |
| TdT | + | + |
| T -cell Lineage | ||
| CD2, CD3, CD4, CD5, CD7, CD8 | - | + |
| TdT | + | + |
Cytogenetik
Cytogenetisk analys har visat olika proportioner och frekvenser av genetiska abnormiteter i fall av ALL från olika åldersgrupper. Denna information är särskilt värdefull för klassificering och kan delvis förklara de olika prognoserna för dessa grupper. När det gäller genetisk analys kan fall stratifieras enligt ploidi , ett antal uppsättningar kromosomer i cellen och specifika genetiska abnormiteter, såsom translokationer . Hyperdiploidceller definieras som celler med mer än 50 kromosomer, medan hypodiploid definieras som celler med mindre än 44 kromosomer. Hyperdiploid -fall tenderar att ha en bra prognos medan hypodiploid -fall inte gör det. Till exempel är den vanligaste specifika avvikelsen i barndoms B -ALL t (12; 21) ETV6 - RUNX1 -translokation, där RUNX1 -genen, som kodar för ett protein som är inblandad i transkriptionell kontroll av hemopoies , har translocerats och undertryckts av ETV6 - RUNX1 fusionsprotein.
Nedan är en tabell med frekvenserna för några cytogenetiska translokationer och molekylära genetiska abnormiteter i ALL.
| Cytogenetisk translokation | Molekylär genetisk abnormitet | % |
|---|---|---|
| kryptisk t (12; 21) | TEL - AML1 fusion | 25,4% |
| t (1; 19) (q23; p13) | E2A - PBX ( PBX1 ) fusion | 4,8% |
| t (9; 22) (q34; q11) | BCR-ABL- fusion (P185) | 1,6% |
| t (4; 11) (q21; q23) | MLL - AF4 -fusion | 1,6% |
| t (8; 14) (q24; q32) | IGH - MYC fusion | |
| t (11; 14) (p13; q11) | TCR - RBTN2 fusion |
Klassificering
Fransk-amerikansk-brittisk
Historiskt, före 2008, klassificerades ALL morfologiskt med hjälp av det fransk-amerikansk-brittiska (FAB) -systemet som starkt förlitade sig på morfologisk bedömning. FAB-systemet tar hänsyn till information om storlek, cytoplasma , nukleoler , basofili (färg på cytoplasma) och vakuolering (bubbelliknande egenskaper).
| FAB -undertyp | Celltyp | Egenskaper | Kommentarer |
|---|---|---|---|
| ALL - L1 | T-cell eller pre-B-cell | Små och homogena (enhetliga) celler | |
| ALL - L2 | T-cell eller pre-B-cell | Stora och heterogena (varierade) celler | |
| ALL - L3 | B -cell | Stora och varierade celler med vakuoler | Mogen B-cell ALL heter också Burkitt leukemi. Vanligtvis dålig prognos med standardterapi |
Medan vissa läkare fortfarande använder FAB -schemat för att beskriva tumörcells utseende, har mycket av denna klassificering övergetts på grund av dess begränsade inverkan på behandlingsval och prognostiskt värde.
Världshälsoorganisationen
År 2008 utvecklades Världshälsoorganisationens klassificering av akut lymfoblastisk leukemi i ett försök att skapa ett klassificeringssystem som var mer kliniskt relevant och kunde ge meningsfulla prognostiska och behandlingsbeslut. Detta system erkände skillnader i genetiska, immunofenotyp , molekylära och morfologiska egenskaper som hittades genom cytogenetiska och molekylära diagnostiska tester. Denna undertyppning hjälper till att bestämma prognosen och den lämpligaste behandlingen för varje specifikt fall av ALL.
WHO: s undertyper relaterade till ALL är:
- B-lymfoblastisk leukemi/lymfom
- Ej specificerat (NOS)
- med återkommande genetiska avvikelser
- med t (9; 22) (q34.1; q11.2); BCR-ABL1
- med t (v; 11q23.3); KMT2A omarrangerad
- med t (12; 21) (p13.2; q22.1); ETV6-RUNX1
- med t (5; 14) (q31.1; q32.3) IL3-IGH
- med t (1; 19) (q23; p13.3); TCF3-PBX1
- med hyperdiploidi
- med hypodiploidi
- T-lymfoblastisk leukemi/lymfom
- Akuta leukemier av tvetydig härstamning
- Akut odifferentierad leukemi
- Blandad fenotyp akut leukemi (MPAL) med t (9; 22) (q34.1; q11.2); BCR-ABL1
- MPAL med t (v; 11q23.3); KMT2A omarrangerad
- MPAL, B/myeloid, NOS
- MPAL, T/myeloid, NOS
Behandling
Syftet med behandlingen är att framkalla en varaktig remission , definierad som frånvaron av detekterbara cancerceller i kroppen (vanligtvis mindre än 5% blastceller i benmärgen).
Under de senaste decennierna har det gjorts framsteg för att öka effektiviteten av behandlingar, vilket resulterar i ökade överlevnadshastigheter. Möjliga behandlingar för akut leukemi inkluderar kemoterapi , steroider , strålbehandling , intensiva kombinerade behandlingar (inklusive benmärg eller stamcellstransplantationer ), riktad terapi och/eller tillväxtfaktorer.
Kemoterapi
Kemoterapi är den första behandlingen som valts, och de flesta med ALL får en kombination av mediciner. Det finns inga kirurgiska alternativ på grund av kroppsfördelningen av de maligna cellerna . I allmänhet kombinerar cytotoxisk kemoterapi för ALL flera antileukemiska läkemedel som är skräddarsydda för varje person. Kemoterapi för ALL består av tre faser: remissionsinduktion, intensifiering och underhållsterapi.
| Fas | Beskrivning | Agenter |
|---|---|---|
| Remission induktion | Syfta till:
Måste noga övervaka tumörlyssyndrom efter påbörjad behandling Övervakning av initialt svar på behandlingen är viktigt eftersom misslyckande med att visa clearance av blod eller benmärgssprängningar inom de första två veckorna av behandlingen har förknippats med en högre risk för återfall
Starta CNS -profylax och administrera intratekal kemoterapi via Ommaya -reservoaren eller flera ländryggen |
Kombination av:
Centrala nervsystemet profylax kan uppnås via:
I Philadelphia -kromosom -positiv ALL kan intensiteten av initial induktionsbehandling vara mindre än vad som traditionellt har getts. |
| Konsolidering/intensifiering | Använd höga doser kemoterapi för att ytterligare minska tumörbördan | Typiska protokoll använder följande som block (varierar från 1-3 block beroende på personens riskkategori) i olika kombinationer av flera läkemedel:
Återfall i centrala nervsystemet behandlas med intratekal administrering av hydrokortison , metotrexat och cytarabin. |
| Underhållsterapi | Döda eventuella kvarvarande celler som inte dödades genom remissionsinduktion och intensifieringsregimer
|
Typiskt protokoll skulle inkludera:
|
På grund av förekomsten av CNS -inblandning hos 10–40% av vuxna med ALL vid diagnos, startar de flesta leverantörer profylax och behandling av centrala nervsystemet (CNS) under induktionsfasen och fortsätter det under konsoliderings-/intensifieringsperioden.
Vuxna kemoterapiregimer efterliknar de i barndomen ALL; är dock kopplade till en högre risk för sjukdomsåterfall med enbart kemoterapi. Det bör vara känt att 2 undertyper av ALL (B-cell ALL och T-cell ALL) kräver särskilda överväganden när det gäller att välja en lämplig behandlingsplan hos vuxna med ALL. B-cell ALL är ofta associerad med cytogenetiska abnormiteter (specifikt t (8; 14), t (2; 8) och t (8; 22)), som kräver aggressiv terapi som består av korta, högintensiva regimer. T-cell ALL svarar mest på cyklofosfamidinnehållande medel.
Eftersom kemoterapiregimerna kan vara intensiva och utdragna har många människor en intravenös kateter införd i en stor ven (kallad en central venekateter eller en Hickman -linje ), eller en Portacath , vanligtvis placerad nära kragen, för lägre infektionsrisker och enhetens långsiktighet. Män tål vanligtvis en längre behandling än kvinnor, eftersom testiklarna kan fungera som en reservoar för cancer.
Strålbehandling
Strålbehandling (eller strålbehandling) används på smärtsamma beniga områden, vid höga sjukdomar eller som en del av förberedelserna för en benmärgstransplantation (total kroppsstrålning). Tidigare använde läkare vanligtvis strålning i form av helhjärnstrålning för profylax i centrala nervsystemet, för att förhindra förekomst och/eller återkommande av leukemi i hjärnan. Nya studier visade att CNS -kemoterapi gav resultat som gynnsamma men med färre utvecklingsbiverkningar. Som ett resultat har användningen av helhjärnstrålning varit mer begränsad. De flesta specialister på vuxen leukemi har övergett användningen av strålbehandling för profylax av CNS, istället med intratekal kemoterapi.
Biologisk terapi
Urval av biologiska mål på grundval av deras kombinatoriska effekter på leukemiska lymfoblaster kan leda till kliniska prövningar för förbättring av effekterna av ALL behandling. Tyrosinkinashämmare (TKI), såsom imatinib , införlivas ofta i behandlingsplanen för personer med Bcr-Abl1+ (Ph+) ALL. Denna subtyp av ALL är emellertid ofta resistent mot kombinationen av kemoterapi och TKI och allogen stamcellstransplantation rekommenderas ofta vid återfall.
Immunterapi
Chimära antigenreceptorer (CAR) har utvecklats som en lovande immunterapi för ALL. Denna teknik använder ett variabelt fragment med enkel kedja (scFv) som är utformat för att känna igen cellytamarkören CD19 som en metod för behandling av ALL.
CD19 är en molekyl som finns på alla B-celler och kan användas som ett sätt att särskilja den potentiellt maligna B-cellspopulationen. I denna terapi immuniseras möss med CD19-antigenet och producerar anti-CD19-antikroppar. Hybridom som utvecklats från musmältceller sammansmälta till en myelomcellinje kan utvecklas som en källa för cDNA som kodar för den CD19 -specifika antikroppen. CDNA sekvenseras och sekvensen som kodar för den variabla tunga och variabla lätta kedjorna i dessa antikroppar klonas tillsammans med användning av en liten peptid -linker. Denna resulterande sekvens kodar för scFv. Detta kan klonas in i en transgen , vilket kodar vad som kommer att bli endodomänen för CAR. Varierande arrangemang av subenheter fungerar som endodomän, men de består i allmänhet av gångjärnsregionen som fäster till scFv, en transmembranregion, den intracellulära regionen i en kostimulatorisk molekyl, såsom CD28 , och den intracellulära domänen för CD3 -zeta -innehållande ITAM -upprepningar. Andra sekvenser som ofta ingår är: 4-1bb och OX40 . Den slutliga transgensekvensen, innehållande scFv- och endodomainsekvenserna införs sedan i immuna effektorceller som erhålls från personen och expanderas in vitro . I försök har dessa varit en typ av T-cell med förmåga till cytotoxicitet .
Insättning av DNA i effektorcellen kan åstadkommas med flera metoder. Vanligtvis görs detta med ett lentivirus som kodar för transgenen. Pseudotypade, självinaktiverande lentivirus är en effektiv metod för stabil insättning av en önskad transgen i målcellen. Andra metoder inkluderar elektroporering och transfektion , men dessa är begränsade i deras effekt eftersom transgenuttryck minskar med tiden.
De genmodifierade effektorcellerna transplanteras sedan tillbaka till personen. Vanligtvis utförs denna process i kombination med en konditioneringsplan, såsom cyklofosfamid , som har visat sig förstärka effekterna av infunderade T-celler. Denna effekt har tillskrivits att skapa ett immunologiskt utrymme inom vilket cellerna befolkas. Processen som helhet resulterar i en effektorcell , typiskt en T-cell, som kan känna igen en tumörcell -antigen på ett sätt som är oberoende av den större histokompatibilitetskomplexet och som kan initiera en cytotoxisk respons.
År 2017 godkändes tisagenlecleucel av FDA som en CAR-T- terapi för personer med akut B-cell lymfatisk leukemi som inte svarade adekvat på andra behandlingar eller har återfallit. I en 22-dagars process anpassas "läkemedlet" för varje person. T -celler renade från varje person modifieras av ett virus som sätter in gener som kodar för en kimär antigenreceptor i deras DNA, en som känner igen leukemiceller.
Återfallit ALLT
Vanligtvis har människor som upplever ett återfall i ALL efter inledande behandling en sämre prognos än de som förblir i fullständig remission efter induktionsterapi. Det är osannolikt att återkommande leukemi kommer att reagera positivt på den standardiserade kemoterapiregimen som ursprungligen implementerades, och istället bör dessa personer prövas på reinduktionskemoterapi följt av allogen benmärgstransplantation . Dessa personer i återfall kan också få blinatumomab , eftersom det har visat sig öka remissionsfrekvensen och den övergripande överlevnadsfrekvensen, utan ökade toxiska effekter.
Låg dos palliativ strålning kan också hjälpa till att minska tumörbördan i eller utanför centrala nervsystemet och lindra vissa symptom.
Nyligen har det också funnits bevis och godkännande för användning av dasatinib , en tyrosinkinashämmare. Det har visat effekt hos personer med Ph1-positiva och imatinibresistenta ALL, men mer forskning behöver göras om långsiktig överlevnad och tid för återfall.
Bieffekter
Kemoterapier eller stamcellstransplantationer kan kräva en trombocytransfusion för att förhindra blödning. Dessutom kan patienter som genomgår en stamcellstransplantation utveckla en transplantat-mot-värd-sjukdom (GvHD). Det utvärderades om mesenkymala stromaceller kan användas för att förhindra GvHD. Beviset är mycket osäkert om den terapeutiska effekten av mesenkymala stromalceller för behandling av transplantat-mot-värdsjukdomar efter en stamcellstransplantation på dödligheten av alla orsaker och fullständigt försvinna av kroniska akuta transplantat-mot-värd-sjukdomar. Mesenkymala stromaceller kan resultera i liten eller ingen skillnad i dödligheten av alla orsaker, återfall av malign sjukdom och förekomst av akuta och kroniska transplantat-mot-värd-sjukdomar om de används av profylaktisk anledning.
Stödjande terapi
Att lägga till fysiska övningar till standardbehandlingen för vuxna patienter med hematologiska maligniteter som ALL kan leda till liten eller ingen skillnad i dödlighet, livskvalitet och fysisk funktion. Dessa övningar kan resultera i en liten minskning av depression. Dessutom minskar troligtvis aeroba fysiska övningar. Bevisen är mycket osäkra om effekten på ångest och allvarliga biverkningar.
Genterapi
Brexucabtagene autoleucel (Tecartus) godkändes för behandling av vuxna med återfallande eller eldfast B-cellsprekursor akut lymfoblastisk leukemi i oktober 2021.
Varje dos brexucabtagene autoleucel är en anpassad behandling som skapats med hjälp av mottagarens eget immunsystem för att bekämpa lymfom. Mottagarens T -celler , en typ av vita blodkroppar, samlas in och genetiskt modifieras för att inkludera en ny gen som underlättar inriktning och dödande av lymfomceller. Dessa modifierade T -celler infunderas sedan tillbaka i mottagaren.
Prognos
Före utvecklingen av kemoterapiregimer och hematopoetiska stamcellstransplantationer överlevde barn en medianlängd på 3 månader, till stor del på grund av antingen infektion eller blödning. Sedan tillkomsten av kemoterapi har prognosen för leukemi hos barn förbättrats kraftigt och barn med ALL uppskattas ha 95% sannolikhet att uppnå en framgångsrik remission efter 4 veckors behandling. Personer inom barnvård med ALL i utvecklade länder har en överlevnadsfrekvens på mer än 80%. Det uppskattas att 60–80% av de vuxna som genomgår induktionskemoterapi uppnår fullständig remission efter 4 veckor, och de över 70 år har en botning på 5%. Hutter JJ (juni 2010). "Barndomsleukemi". Barnläkare i granskning . 31 (6): 234–41. doi : 10.1542/pir.31-6-234 . PMID 20516235 .</ref>
Det finns dock olika prognoser för ALLA bland individer beroende på en mängd olika faktorer:
- Kön: Kvinnor tenderar att må bättre än män.
- Etnicitet: Kaukasier är mer benägna att utveckla akut leukemi än afroamerikaner , asiater eller latinamerikaner . Men de tenderar också att ha en bättre prognos än icke-kaukasier.
- Ålder vid diagnos: barn 1–10 år är mest benägna att utveckla ALLT och bli botade av det. Fall hos äldre människor är mer benägna att bero på kromosomavvikelser (t.ex. Philadelphia -kromosomen) som försvårar behandlingen och prognoserna blir sämre. Äldre människor kommer också sannolikt att ha medkomorbida medicinska tillstånd som gör det ännu svårare att tolerera ALL behandling.
- Antal vita blodkroppar vid diagnos över 30 000 (B-ALL) eller 100 000 (T-ALL) är förknippade med sämre resultat
- Cancer som sprider sig till centrala nervsystemet ( hjärnan eller ryggmärgen ) har sämre resultat.
- Morfologiska, immunologiska och genetiska undertyper
- Personens svar på initial behandling och längre tid som krävs (mer än 4 veckor) för att uppnå fullständig remission
- Tidigt återfall av ALLA
- Minimal kvarvarande sjukdom
- Genetiska störningar , såsom Downs syndrom och andra kromosomavvikelser (aneuoploidi och translokationer)
| Faktor | Ogynnsam | Gynnsam |
|---|---|---|
| Ålder | <2 eller> 10 år | 3–5 år |
| Sex | Manlig | Kvinna |
| Lopp | Svart | Kaukasiska |
| Organomegali | Närvarande | Frånvarande |
| Mediastinal massa | Närvarande | Frånvarande |
| CVS -engagemang | Närvarande | Frånvarande |
| Leukocytantal | B-ALL> 30 000 mm 3 T-ALL> 100 000 mm 3 | Låg |
| Hemogblobinkoncentration | > 10 g/dl | <10 g/dl |
| Celltyp | Ej lymfoid | Lymfoid |
| Cell härstamning | Pre B -cell +
T-ALL (barn) |
Tidig Pre B -cell |
| Karyotyp | Translokation | Hyperdiploidy |
| Svar på behandlingen | Långsam
> 1 vecka för att rensa blaster från blod |
Snabb
<1 vecka för att rensa blaster från blod |
| Dags till eftergift | > 4 veckor | <4 veckor |
| Minimal kvarvarande sjukdom | Positiv efter 3-6 månader | Negativ vid 1 månad (barn) eller 3 månader (vuxen) |
Cytogenetik, studiet av karaktäristiska stora förändringar i kromosomerna av cancerceller , är en viktig prediktor för utfall. Vissa cytogenetiska undertyper har en sämre prognos än andra. Dessa inkluderar:
- Personer med t (9,22) positiva-ALL (30% av vuxna ALLA fall) och andra Bcr-abl- omarrangerade leukemier är mer benägna att ha en dålig prognos, men överlevnadsfrekvensen kan stiga vid behandling som består av kemoterapi och Bcr-abl tyrosinkinashämmare.
- En translokation mellan kromosomer 4 och 11 sker i cirka 4% av fallen och är vanligast hos spädbarn under 12 månader.
| Cytogenetisk förändring | Riskkategori |
|---|---|
| Philadelphia kromosom | Dålig prognos |
| t (4; 11) (q21; q23) | Dålig prognos |
| t (8; 14) (q24.1; q32) | Dålig prognos |
| Komplex karyotyp (mer än fyra avvikelser) | Dålig prognos |
| Låg hypodiploidi eller nära triploidi | Dålig prognos |
| Radering av kromosom 7 | Dålig prognos |
| Trisomi 8 | Dålig prognos |
| Hög hyperdiploidi (trisomi 4, 10, 17) | Bra prognos |
| del (9p) | Bra prognos |
- Hyperdiploidy (> 50 kromosomer) och t (12; 21) är goda prognostiska faktorer och utgör också 50% av alla barn hos barn.
| Prognos | Cytogenetiska fynd |
|---|---|
| Gynnsam | Hyperdiploidy> 50; t (12; 21) |
| Mellanliggande | Hyperdiploidy 47–50; Normal (diploid); del (6q); Omläggningar av 8q24 |
| Ogynnsam | Hypodiploidy-nära haploidi; Nära tetraploidi; del (17p); t (9; 22); t (11q23) |
Oklassificerad ALL anses ha en mellanliggande prognosrisk, någonstans mellan goda och dåliga riskkategorier.
Epidemiologi
ALLA drabbade cirka 876 000 människor och resulterade i 111 000 dödsfall globalt under 2015. Det förekommer hos både barn och vuxna med de högsta andelen som ses mellan tre och sju år. Cirka 75% av fallen inträffar före 6 års ålder med en sekundär ökning efter 40 års ålder. Det beräknas drabba 1 av 1500 barn.
Med hänsyn till de breda åldersprofilerna hos de drabbade förekommer ALLA nyligen hos cirka 1,7 per 100 000 personer per år. ALL representerar cirka 20% av vuxna och 80% av barnleukemi, vilket gör den till den vanligaste barncancer. Även om 80 till 90% av barnen kommer att få ett långsiktigt fullständigt svar med behandlingen, är det fortfarande den främsta orsaken till cancerrelaterade dödsfall bland barn. 85% av fallen är av B-cellsläkt och har lika många fall hos både män och kvinnor. De återstående 15% av T-cellslinjen har en manlig övervägande.
Globalt förekommer ALL typiskt oftare hos kaukasier, latinamerikaner och latinamerikaner än hos afrikaner. I USA är ALL vanligare hos barn från kaukasisk (36 fall/miljoner) och spansktalande (41 fall/miljoner) härkomst jämfört med barn från afrikansk (15 fall/miljoner) härkomst.
Graviditet
Leukemi är sällan associerad med graviditet och drabbar endast cirka 1 av 10 000 gravida kvinnor. Hanteringen av leukemi hos en gravid person beror främst på typen av leukemi. Akuta leukemier kräver normalt snabb, aggressiv behandling, trots betydande risker för förlust av graviditet och fosterskador , särskilt om kemoterapi ges under den utvecklingskänsliga första trimestern .
Referenser
externa länkar
- Akut lymfatisk leukemi vid American Cancer Society
- Barndom ALL behandling vid National Cancer Institute
| Klassificering | |
|---|---|
| Externa resurser |