Hepatorenal syndrom - Hepatorenal syndrome
| Hepatorenal syndrom | |
|---|---|
| Klassificering och externa resurser | |
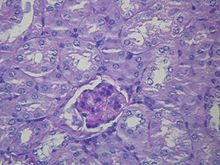
 Lever histologi ändras i HRS medan njure histologi är normalt. Den övre bilden är en trikrom fläck (kycklingtrådsutseende) levercirros , den vanligaste orsaken till HRS. Den nedre bilden är en PAS-fläck med normal njurehistologi.
| |
 | |
| ICD - 10 | K76.7 |
| ICD - 9 | 572.4 |
| Sjukdomar DB | 5810 |
| MedlinePlus | [1] |
| eMedicine | med / 1001 artikel / 907429 |
| Maska | D006530 |
Hepatorenal syndrom (ofta förkortat HRS ) är ett livshotande medicinskt tillstånd som består av snabb försämring av njurfunktionen hos personer med cirros eller fulminant leversvikt . HRS är vanligtvis dödlig om inte en levertransplantation utförs, även om olika behandlingar, såsom dialys , kan förhindra att tillståndet utvecklas.
HRS kan påverka individer med cirros, svår alkoholisk hepatit eller leversvikt och uppträder vanligtvis när leverfunktionen försämras snabbt på grund av en plötslig förolämpning, såsom en infektion, blödning i mag-tarmkanalen eller överanvändning av diuretika . HRS är en relativt vanlig komplikation av cirros, som förekommer hos 18% av människorna inom ett år efter diagnosen och hos 39% inom fem år efter diagnosen. Försämrad leverfunktion antas orsaka förändringar i cirkulationen som försörjer tarmarna , förändrar blodflödet och blodkärlet i njurarna . Njurfel hos HRS är en konsekvens av dessa förändringar i blodflödet snarare än direkt skada på njuren. Diagnosen av hepatorenalt syndrom baseras på laboratorietester av individer som är mottagliga för tillståndet. Två former av hepatorenalt syndrom har definierats: HRS av typ 1 medför en snabbt progressiv minskning av njurfunktionen, medan HRS av typ 2 är associerad med ascites (vätskeansamling i buken) som inte förbättras med vanliga diuretika .
Risken för död i hepatorenal syndrom är mycket hög; dödligheten hos individer med typ 1 HRS är över 50% på kort sikt, vilket bestäms av historiska fallserier . Det enda långvariga behandlingsalternativet för tillståndet är levertransplantation. I väntan på transplantation får personer med HRS ofta andra behandlingar som förbättrar abnormiteterna i blodkärlet, inklusive stödjande vård med mediciner, eller införande av en transjugulär intrahepatisk portosystemisk shunt (TIPS), som är en liten shunt placerad för att minska blodtrycket i den portvenen . Vissa patienter kan behöva hemodialys för att stödja njurfunktionen, eller en nyare teknik som kallas leverdialys som använder en dialyskrets med albuminbundna membran för att binda och avlägsna toxiner som normalt rensas av levern, vilket ger ett medel för extrakorporeal leverstöd tills transplantation kan utföras .
Klassificering

Hepatorenal syndrom är en speciell och vanlig typ av njursvikt som drabbar individer med levercirros eller, mindre vanligt, med fulminant leversvikt . Syndromet involverar förträngning av njurarnas blodkärl och utvidgning av blodkärlen i splanchniccirkulationen, som försörjer tarmarna. Klassificeringen av hepatorenalt syndrom identifierar två kategorier av njursvikt , benämnt typ 1 och typ 2 HRS, som båda förekommer hos individer med antingen cirros eller fulminant leversvikt . I båda kategorierna kvantifieras försämringen av njurfunktionen antingen genom en höjning av kreatininnivån i blodet eller genom minskad kreatininclearance i urinen .
Typ 1 hepatorenalt syndrom
Typ 1 HRS kännetecknas av snabbt progressivt njursvikt med en fördubbling av serumkreatinin till en nivå större än 221 μmol / L (2,5 mg / dL ) eller en halvering av kreatininclearance till mindre än 20 ml / min under en period av mindre än två veckor. Prognosen för individer med typ 1 HRS är särskilt dyster, med en dödlighet över 50% efter en månad. Patienter med typ 1 HRS är vanligtvis sjuka, kan ha lågt blodtryck och kan behöva behandling med läkemedel för att förbättra styrkan i hjärtmuskelkontraktion ( inotropes ) eller andra läkemedel för att upprätthålla blodtrycket ( vasopressorer ). Till skillnad från typ II förbättras njursvikt vid behandling av I-hepatorenalt syndrom med behandlingen och stabiliseras. Vasokonstriktorer och volymökare är grundpelaren i behandlingen.
Typ 2 hepatorenalt syndrom
Däremot är typ 2 HRS långsammare i början och progression och är inte associerad med en uppmuntrande händelse. Det definieras av en ökning av serumkreatininnivån till> 133 μmol / L (1,5 mg / dL) eller en kreatininclearance på mindre än 40 ml / min och en urinnatrium <10 μmol / L. Det har också en dålig syn, med en medianöverlevnad på cirka sex månader om inte den drabbade individen genomgår levertransplantation. Typ 2 HRS anses vara en del av ett sjukdomsspektrum associerat med ökat tryck i portalvencirkulationen , som börjar med utveckling av vätska i buken ( ascites ). Spektrumet fortsätter med diuretikaresistenta ascites , där njurarna inte kan utsöndra tillräckligt med natrium för att rensa vätskan även med användning av diuretika. De flesta individer med typ 2 HRS har diuretikaresistenta ascites innan de utvecklar försämring av njurfunktionen.
tecken och symtom
Båda typerna av hepatorenalt syndrom delar tre huvudkomponenter: förändrad leverfunktion, abnormiteter i cirkulationen och njursvikt. Eftersom dessa fenomen inte nödvändigtvis ger symtom förrän sent i sin kurs, diagnostiseras individer med hepatorenalt syndrom vanligtvis med tillståndet på grundval av förändrade laboratorietester. De flesta människor som utvecklar HRS har cirros och kan ha tecken och symtom på samma, vilket kan inkludera gulsot , förändrad mental status , bevis på nedsatt näring och förekomst av ascites . Specifikt är produktionen av ascites som är resistent mot användningen av diuretika läkemedel karakteristisk för typ 2 HRS. Oliguri , som är en minskning av urinvolymen, kan uppstå som en följd av njursvikt. emellertid fortsätter vissa individer med HRS att producera en normal mängd urin. Eftersom dessa tecken och symtom inte nödvändigtvis uppträder i HRS ingår de inte i huvud- och mindre kriterierna för att göra en diagnos av detta tillstånd. i stället diagnostiseras HRS hos en individ med risk för tillståndet på grundval av resultaten från laboratorietester och uteslutande av andra orsaker.
Orsaker
Hepatorenalt syndrom drabbar vanligtvis individer med cirros och förhöjda tryck i portalvensystemet (kallas portalhypertension ). Även om HRS kan utvecklas i vilken typ av cirros som helst , är det vanligast hos personer med alkoholisk cirros , särskilt om det finns en samtidig alkoholisk hepatit som kan identifieras i leverbiopsier. HRS kan också förekomma hos individer utan cirros, men med akut debut av leversvikt, benämnt fulminant leversvikt .
Vissa utfällningar av HRS har identifierats hos utsatta individer med cirros eller fulminant leversvikt. Dessa inkluderar bakteriell infektion, akut alkoholisk hepatit eller blödning i övre mag-tarmkanalen . Spontan bakteriell peritonit , som är infektionen i ascitesvätska , är den vanligaste fällningen av HRS hos cirrotiska individer. HRS kan ibland utlösas av behandlingar för komplikationer av leversjukdom: iatrogena utfällningsmedel av HRS inkluderar aggressiv användning av diuretika eller avlägsnande av stora volymer askitvätska genom paracentes från bukhålan utan att kompensera för vätskeförluster genom intravenös ersättning.
Diagnos
Det kan finnas många orsaker till njursvikt hos personer med cirros eller fulminant leversvikt. Följaktligen är det en utmaning att skilja hepatorenalt syndrom från andra enheter som orsakar njursvikt i samband med avancerad leversjukdom. Som ett resultat har ytterligare viktiga och mindre kriterier utvecklats för att hjälpa till med diagnosen hepatorenalt syndrom.
De viktigaste kriterierna inkluderar leversjukdom med portalhypertension ; njursvikt ; frånvaro av chock , infektion , ny behandling med läkemedel som påverkar njurens funktion ( nefrotoxiner ) och vätskeförluster; frånvaron av ihållande förbättring av njurfunktionen trots behandling med 1,5 liter intravenös normal saltlösning ; frånvaron av proteinuri ( protein i urinen ); och frånvaron av njursjukdom eller obstruktion av njureutflöde såsom ses vid ultraljud .
De mindre kriterierna är följande: en låg urinvolym (mindre än 500 ml (18 imp fl oz; 17 US fl oz) per dag), låg natriumkoncentration i urinen, en urin osmolalitet som är större än den i blodet , frånvaron av röda blodkroppar i urinen och en natriumkoncentration i serum på mindre än 130 mmol / L.
Många andra njursjukdomar är associerade med leversjukdom och måste uteslutas innan man diagnostiserar hepatorenalt syndrom. Individer med njursvikt i njurarna har inte skador på njurarna, men som hos individer med HRS har njurfunktion på grund av minskat blodflöde till njurarna. På samma sätt som HRS, orsakar njursvikt före bildandet av urin som har en mycket låg natriumkoncentration. Till skillnad från HRS svarar dock njurinsufficiens i förväg på behandling med intravenösa vätskor, vilket resulterar i minskning av serumkreatinin och ökad utsöndring av natrium. Akut tubulär nekros (ATN) innebär skador på njurarna och kan vara en komplikation hos individer med cirros på grund av exponering för giftiga läkemedel eller utvecklingen av minskat blodtryck. På grund av skadorna på tubuli kan ATN-drabbade njurar vanligtvis inte maximalt absorbera natrium från urinen. Som ett resultat kan ATN särskiljas från HRS på grundval av laboratorietester, eftersom individer med ATN kommer att ha urin-natriummätningar som är mycket högre än i HRS; detta kan dock inte alltid vara fallet i cirrotiska. Individer med ATN kan också ha bevis på hyalingjutningar eller lerigbruna gjutningar i urinen vid mikroskopi, medan urinen hos individer med HRS vanligtvis saknar cellulärt material, eftersom njurarna inte har skadats direkt. Vissa virusinfektioner i levern, inklusive hepatit B och hepatit C, kan också leda till inflammation i njurens glomerulus . Andra orsaker till njursvikt hos individer med leversjukdom inkluderar läkemedeltoxicitet (särskilt antibiotikum gentamicin ) eller kontrast nefropati , orsakad av intravenös administrering av kontrastmedel som används för medicinska avbildningstester.
Patofysiologi


Den njursvikt i hepatorenalt syndrom tros härröra från avvikelser i blodkärl ton i njurarna. Den dominerande teorin (kallad underfyllningsteorin ) är att blodkärlen i njurcirkulationen är begränsade på grund av utvidgningen av blodkärlen i splanchniccirkulationen (som levererar tarmarna ), vilket medieras av faktorer som frigörs av leversjukdom. Kväveoxid , prostaglandiner och andra vasoaktiva ämnen har antagits som kraftfulla medlare för splanchnic vasodilatation i cirros. Konsekvensen av detta fenomen är en minskning av den "effektiva" blodvolym som känns av den juxtaglomerulära apparaten , vilket leder till utsöndring av renin och aktivering av renin-angiotensinsystemet , vilket resulterar i vasokonstriktion av kärlen systemiskt och i njuren. specifikt. Emellertid är effekten av detta otillräcklig för att motverka förmedlare av vasodilatation i den splanchniska cirkulationen, vilket leder till ihållande "underfyllning" av njurcirkulationen och försämrad njure vasokonstriktion, vilket leder till njursvikt.
Studier för att kvantifiera denna teori har visat att det finns en övergripande minskad systemisk vaskulär resistens i hepatorenalt syndrom, men att de uppmätta lårbens- och njurfraktionerna av hjärtproduktion ökas respektive minskas, vilket antyder att splanchnisk vasodilatation är inblandad i njursvikt. Många vasoaktiva kemikalier har antagits vara involverade i förmedling av systemiska hemodynamiska förändringar, inklusive förmaks natriuretisk faktor , prostacyklin , tromboxan A2 och endotoxin . Utöver detta har det observerats att administrering av läkemedel för att motverka splanchnic vasodilatation (såsom ornipressin , terlipressin och oktreotid ) leder till förbättring av glomerulär filtreringshastighet (vilket är ett kvantitativt mått på njurfunktion) hos patienter med hepatorenalt syndrom. , vilket ger ytterligare bevis för att splanchnic vasodilatation är en nyckelfunktion i dess patogenes.
Teorin om underfyllning involverar aktivering av renin – angiotensin – aldosteronsystemet, vilket leder till en ökning av absorptionen av natrium från njurtubuli (benämnd renal natriumaviditet ) förmedlad av aldosteron , som verkar på mineralokortikoidreceptorer i den distala krökade tubulan . Detta antas vara ett viktigt steg i patogenesen av ascites i cirrotiska också. Det har antagits att progressionen från ascites till hepatorenalt syndrom är ett spektrum där splanchnic vasodilatation definierar både motståndskraft mot diuretikum i ascites (vilket vanligen ses i typ 2 HRS) och uppkomsten av njure vasokonstriktion (som beskrivs ovan) som leder till hepatorenal syndrom.
Förebyggande

Risken för död i hepatorenalt syndrom är mycket hög; följaktligen finns det en betydande tonvikt på identifiering av patienter som är i riskzonen för HRS och förebyggande av utlösare för uppkomst av HRS. Eftersom infektion (specifikt spontan bakteriell peritonit ) och gastrointestinal blödning båda är komplikationer hos individer med cirros och är vanliga utlösare för HRS, görs särskild vård vid tidig identifiering och behandling av cirros med dessa komplikationer för att förhindra HRS. Några av utlösarna för HRS induceras genom behandling av ascites och kan förebyggas. Den aggressiva användningen av diuretika bör undvikas. Dessutom kan många läkemedel som antingen används för att behandla cirrotiska komplikationer (såsom vissa antibiotika) eller andra tillstånd orsaka tillräcklig försämring av njurfunktionen i cirrotisk för att leda till HRS. Dessutom kan paracentes med stor volym - vilket är avlägsnande av ascitesvätska från buken med hjälp av en nål eller kateter för att lindra obehag - orsaka tillräcklig förändring av hemodynamik för att fälla ut HRS och bör undvikas hos individer i riskzonen. Samtidig infusion av albumin kan förhindra cirkulationsdysfunktion som uppstår efter paracentes i stora volymer och kan förhindra HRS. Omvänt, hos individer med mycket spända ascites har det antagits att avlägsnande av askitvätska kan förbättra njurfunktionen om det minskar trycket på njurarna .
Individer med ascites som har smittats spontant (kallas spontan bakteriell peritonit eller SBP) har en särskilt hög risk för utveckling av HRS. Hos individer med SBP fann en randomiserad kontrollerad studie att administreringen av intravenöst albumin på dagen för inläggning och den tredje dagen på sjukhus minskade både graden av njursvikt och dödligheten.
Behandling
Transplantation
Den slutgiltiga behandlingen för hepatorenalt syndrom är levertransplantation , och alla andra terapier kan bäst beskrivas som broar till transplantation. Medan levertransplantation är överlägset det bästa tillgängliga hanteringsalternativet för HRS, har dödligheten hos individer med HRS visat sig vara så hög som 25% under den första månaden efter transplantationen. Individer med HRS och bevis på större leverfunktion (kvantifierad som MELD- poäng över 36) har visat sig ha den största risken för tidig dödlighet efter levertransplantation. En ytterligare försämring av njurfunktionen även efter levertransplantation hos individer med HRS har visats i flera studier; detta är emellertid övergående och tros bero på användningen av läkemedel med toxicitet för njurarna , och specifikt införandet av immunsuppressiva medel som takrolimus och cyklosporin som är kända för att försämra njurfunktionen. På lång sikt återhämtar dock individer med HRS som är mottagare av levertransplantationer nästan universellt njurfunktion, och studier visar att deras överlevnadsnivåer vid tre år liknar dem som har fått levertransplantationer av andra skäl än HRS.
I väntan på levertransplantation (som kan förknippas med betydande förseningar på sjukhus) har flera andra strategier visat sig vara fördelaktiga för att bevara njurfunktionen. Dessa inkluderar användning av intravenös albumininfusion , mediciner (för vilka det bästa beviset är för analoger av vasopressin , som orsakar splanchnic vasokonstriktion), radiologiska shunter för att minska trycket i portalvenen , dialys och ett specialiserat albuminbundet membrandialyssystem kallat molekylära adsorbenter recirkulationssystem (MARS) eller leverdialys .
Medicinsk terapi
Många viktiga studier som visar förbättring av njurfunktionen hos patienter med hepatorenalt syndrom har involverat en utvidgning av plasmavolymen med albumin som ges intravenöst. Mängden albumin som administreras intravenöst varierar: en citerad behandling är 1 gram albumin per kg kroppsvikt intravenöst den första dagen, följt av 20 till 40 gram dagligen. I synnerhet har studier visat att behandling med albumin ensam är sämre än behandling med andra läkemedel i kombination med albumin; De flesta studier som utvärderar pre-transplantationsbehandlingar för HRS involverar användning av albumin i kombination med annan medicinsk eller procedurell behandling.
Midodrine är en alfa-agonist och oktreotid är en analog av somatostatin , ett hormon som är involverat i reglering av blodkärlet i mag-tarmkanalen . Läkemedlen är respektive systemiska vasokonstriktorer och hämmare av splanchnic vasodilatation, och befanns inte vara användbara när de användes individuellt vid behandling av hepatorenalt syndrom. En studie på 13 patienter med hepatorenalt syndrom visade dock signifikant förbättring av njurfunktionen när de båda användes tillsammans (med midodrin ges oralt, octreotid ges subkutant och båda doserades enligt blodtryck), med tre patienter som överlevde för att bli urladdade. En annan icke-randomiserad observationsstudie av individer med HRS som behandlades med subkutan oktreotid och oral midodrin visade att det fanns ökad överlevnad efter 30 dagar.
Den vasopressin analog ornipressin hittades i ett antal studier för att vara användbar vid förbättring av njurfunktionen hos patienter med hepatorenalt syndrom, men har begränsats i sin användning, eftersom det kan orsaka allvarliga ischemi till viktiga organ. Terlipressin är en vasopressinanalog som i en stor studie har visat sig vara användbar för att förbättra njurfunktionen hos patienter med hepatorenalt syndrom med en mindre förekomst av ischemi men är inte tillgänglig i USA. I september 2020 utfärdade den amerikanska livsmedels- och läkemedelsmyndigheten ett fullständigt svarsbrev som angav att byrån, baserat på tillgängliga data, inte kan godkänna terlipressin-NDA i sin nuvarande form och kräver mer information för att stödja en positiv risk-nytta-profil för terlipressin för patienter med HRS-1. En viktig kritik av alla dessa medicinska terapier har varit heterogenitet i de undersökta populationerna och användningen av njurfunktion, i stället för dödlighet, som ett resultatmått.
Andra medel som har undersökts för användning vid behandling av HRS inkluderar pentoxifyllin , acetylcystein och misoprostol . Bevisen för alla dessa terapier är baserade på endera fallserier , eller i fallet med pentoxifyllin, extrapolerat från en delmängd av patienter som behandlas för alkoholisk hepatit .
Procedurella behandlingar
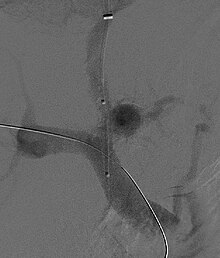
En transjugulär intrahepatisk portosystemisk shunt (TIPS) involverar dekompression av höga tryck i portalcirkulationen genom att placera en liten stent mellan en portal och leverven . Detta görs genom radiologiskt styrda katetrar som passerar in i levervenen antingen genom den inre halsvenen eller lårbenen . Teoretiskt sett antas en minskning av portaltrycket vända hemodynamiska fenomen som i slutändan leder till utvecklingen av hepatorenalt syndrom. TIPS har visat sig förbättra njurfunktionen hos patienter med hepatorenalt syndrom. Komplikationer av TIPS för behandling av HRS inkluderar försämring av hepatisk encefalopati (eftersom proceduren innefattar tvångsskapande av en porto-systemisk shunt, som effektivt kringgår leverens förmåga att rensa toxiner), oförmåga att uppnå adekvat minskning av portaltrycket, och blödning.
Leverdialys involverar extrakorporeal dialys för att avlägsna toxiner från cirkulationen, vanligtvis genom tillsats av en andra dialyskrets som innehåller ett albuminbundet membran. Den molekylära adsorbenter recirkulationssystemet (MARS) har visat en viss användbarhet som en bro till transplantation i patienter med hepatorenalt syndrom, ännu tekniken fortfarande nascent.
Njurersättningsbehandling kan krävas för att överbrygga individer med hepatorenalt syndrom till levertransplantation, även om patientens tillstånd kan diktera den använda modaliteten. Användningen av dialys leder emellertid inte till återhämtning eller bevarande av njurfunktionen hos patienter med HRS och används i huvudsak endast för att undvika komplikationer av njursvikt tills transplantation kan ske. Hos patienter som genomgår hemodialys kan det till och med finnas en ökad risk för dödlighet på grund av lågt blodtryck hos patienter med HRS, även om lämpliga studier ännu inte har utförts. Som ett resultat förblir rollen för njurersättningsbehandling hos patienter med HRS oklar.
Epidemiologi
Eftersom majoriteten av individer med hepatorenalt syndrom har cirros kommer mycket av de epidemiologiska uppgifterna om HRS från den cirrotiska befolkningen. Tillståndet är ganska vanligt: ungefär 10% av individerna som läggs in på sjukhus med ascites har HRS. En retrospektiv fallserie av cirrotiska patienter som behandlades med terlipressin föreslog att 20,0% av akut njursvikt i cirrot berodde på typ 1 HRS och 6,6% berodde på typ 2 HRS. Det beräknas att 18% av individer med cirros och ascites kommer att utveckla HRS inom ett år efter diagnos med cirros, och 39% av dessa individer kommer att utveckla HRS inom fem år efter diagnos. Tre oberoende riskfaktorer för utveckling av HRS i cirrotika har identifierats: leverstorlek, reninaktivitet i plasma och serumnatriumkoncentration.
Prognosen för dessa patienter är dyster med obehandlade patienter som har en extremt kort överlevnad. Svårighetsgraden av leversjukdom (vilket framgår av MELD- poängen) har visat sig vara en avgörande faktor för resultatet. Vissa patienter utan cirros utvecklar HRS, med en förekomst av cirka 20% i en studie av sjuka patienter med alkoholisk hepatit .
Historia
De första rapporterna om njursvikt hos personer med kroniska leversjukdomar var från slutet av 1800-talet av Frerichs och Flint. Emellertid definierades hepatorenalt syndrom först som akut njursvikt som inträffade i samband med gallkirurgi . Syndromet förenades snart med avancerad leversjukdom och på 1950-talet definierades kliniskt av Sherlock , Hecker, Papper och Vessin som systematisk hemodynamisk avvikelse och hög dödlighet. Hecker och Sherlock identifierade specifikt att individer med HRS hade låg urinproduktion, mycket lågt natrium i urinen och inget protein i urinen. Murray Epstein var den första som karakteriserade splanchnic vasodilatation och vasokonstriktion i njurarna som de viktigaste förändringarna i hemodynamik hos patienter med syndromet. Njurinsufficiensens funktionella natur i HRS kristalliserades genom studier som visade att njurar som transplanterats från patienter med hepatorenalt syndrom återvände till att fungera i den nya värden, vilket ledde till hypotesen att hepatorenalt syndrom var ett systemiskt tillstånd och inte en njursjukdom. Det första systematiska försöket att definiera hepatorenalt syndrom gjordes 1994 av International Ascites Club, en grupp leverspecialister . Den senare HRS-historien har inneburit en klargörande av de olika vasoaktiva medlarna som orsakar splanchnic- och njursblodflödesavvikelser i tillståndet.
Referenser
