Hyperlipidemi - Hyperlipidemia
| Hyperlipidemi | |
|---|---|
| Andra namn | Hyperlipoproteinemi, hyperlipidemi |
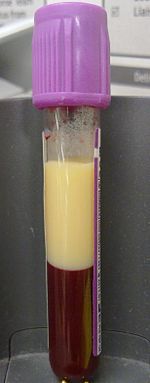 | |
| Ett 4 ml prov av hyperlipidemiskt blod i en vakutainer med EDTA . Lämnades för att sedimentera i fyra timmar utan centrifugering, lipiderna separerade i den övre fraktionen. | |
| Specialitet | Kardiologi |
| Differentialdiagnos | Hypertriglyceridemi |
Hyperlipidemi är onormalt höga nivåer av någon eller alla lipider (fett, kolesterol eller triglycerider) eller lipoproteiner i blodet . Termen hyperlipidemi hänvisar till själva laboratoriefyndet och används också som ett paraplybegrepp som täcker alla olika förvärvade eller genetiska störningar som resulterar i detta fynd. Hyperlipidemi representerar en delmängd av dyslipidemi och en superset av hyperkolesterolemi . Hyperlipidemi är vanligtvis kronisk och kräver pågående medicinering för att kontrollera blodlipidnivåer.
Lipider (vattenolösliga molekyler) transporteras i en proteinkapsel . Storleken på den kapseln, eller lipoproteinet , bestämmer dess densitet. Lipoproteintätheten och typen av apolipoproteiner som den innehåller avgör partikelns öde och dess inflytande på ämnesomsättningen .
Hyperlipidemier är indelade i primära och sekundära subtyper. Primär hyperlipidemi beror vanligtvis på genetiska orsaker (såsom en mutation i ett receptorprotein), medan sekundär hyperlipidemi uppstår på grund av andra underliggande orsaker som diabetes . Lipid- och lipoproteinabnormaliteter är vanliga i allmänheten och betraktas som modifierbara riskfaktorer för hjärt -kärlsjukdom på grund av deras inflytande på åderförkalkning . Dessutom kan vissa former predisponera för akut pankreatit .
Klassificering
Hyperlipidemier kan i princip klassificeras som antingen familjära (även kallade primära) orsakade av specifika genetiska abnormiteter eller förvärvade (även kallade sekundära) när de härrör från en annan underliggande sjukdom som leder till förändringar i plasmalipid- och lipoproteinmetabolism. Hyperlipidemi kan också vara idiopatisk, det vill säga utan känd orsak.
Hyperlipidemi klassificeras också enligt vilka typer av lipider som är förhöjda, det vill säga hyperkolesterolemi , hypertriglyceridemi eller båda i kombinerad hyperlipidemi . Förhöjda nivåer av lipoprotein (a) kan också klassificeras som en form av hyperlipidemi.
Familjär (primär)
Familjära hyperlipidemier klassificeras enligt Fredrickson -klassificeringen, som är baserad på lipoproteinernas mönster vid elektrofores eller ultracentrifugering . Det antogs senare av Världshälsoorganisationen (WHO). Det står inte direkt för HDL och det skiljer inte mellan de olika gener som kan vara delvis ansvariga för några av dessa tillstånd.
| Hyperlipo- proteinemi |
OMIM | Synonymer | Defekt | Ökat lipoprotein | Huvudsymptom | Behandling | Serumutseende | Uppskattad förekomst | |
|---|---|---|---|---|---|---|---|---|---|
| Typ I | a | 238600 | Buerger-Gruetz syndrom eller familjär hyperkylomikronemi | Minskat lipoproteinlipas (LPL) | Kylomikroner | Akut pankreatit , lipemi retinalis , eruptiva hud xanthomas , hepatosplenomegali | Kostkontroll | Krämigt toppskikt | En av 1 000 000 |
| b | 207750 | Familjell apoprotein CII -brist | Ändrad ApoC2 | ||||||
| c | 118830 | LPL -hämmare i blod | |||||||
| Typ II | a | 143890 | Familjär hyperkolesterolemi | LDL-receptorbrist | LDL | Xanthelasma , arcus senilis , senans xantom | Gallsyrasekvestranter , statiner , niacin | Klar | En av 500 för heterozygoter |
| b | 144250 | Familjär kombinerad hyperlipidemi | Minskad LDL -receptor och ökad ApoB | LDL och VLDL | Statiner, niacin , fibrat | Grumlig | En av 100 | ||
| Typ III | 107741 | Familjell dysbetalipoproteinemi | Defekt i Apo E 2 -syntes | IDL | Tuberoeruptiva xantom och palmarxantom | Fibrera, statiner | Grumlig | En av 10 000 | |
| Typ IV | 144600 | Familjär hypertriglyceridemi | Ökad VLDL -produktion och minskad eliminering | VLDL | Kan orsaka pankreatit vid höga triglyceridnivåer | Fibrera, niacin, statiner | Grumlig | En av 100 | |
| Typ V | 144650 | Ökad VLDL -produktion och minskad LPL | VLDL och chylomikroner | Niacin, fibrera | Krämigt toppskikt och grumlig botten | ||||
Typ I
Typ I hyperlipoproteinemi finns i flera former:
- Lipoproteinlipasbrist (typ Ia) , på grund av brist på lipoproteinlipas (LPL) eller förändrat apolipoprotein C2 , vilket resulterar i förhöjda chylomikroner , partiklarna som överför fettsyror från matsmältningskanalen till levern
- Familjell apoprotein CII -brist (typ Ib), ett tillstånd som orsakas av brist på lipoproteinlipasaktivator.
- Kylomikronemi på grund av cirkulationshämmare av lipoproteinlipas (typ Ic)
Typ I hyperlipoproteinemi uppvisar vanligtvis i barndomen utbrott av xanthomata och magkolik. Komplikationer inkluderar retinal venocklusion, akut pankreatit, steatos och organomegali och lipemia retinalis.
Typ II
Hyperlipoproteinemi typ II klassificeras vidare i typer IIa och IIb, beroende på om förhöjning av triglyceridnivån inträffar förutom LDL -kolesterol.
Typ IIa
Detta kan vara sporadiskt (på grund av kostfaktorer), polygen eller verkligt familjärt som ett resultat av en mutation antingen i LDL -receptorgenen på kromosom 19 (0,2% av befolkningen) eller ApoB -genen (0,2%). Den familjära formen kännetecknas av sen xantom , xantelasma och för tidig kardiovaskulär sjukdom. Förekomsten av denna sjukdom är ungefär en av 500 för heterozygoter och en av 1 000 000 för homozygoter.
HLPIIa är en sällsynt genetisk störning som kännetecknas av ökade nivåer av LDL -kolesterol i blodet på grund av brist på upptag (inga Apo B -receptorer) av LDL -partiklar. Denna patologi är emellertid den näst vanligaste störningen hos de olika hyperlipoproteinemierna, med individer med en heterozygotisk predisposition på en av 500 och individer med homozygotisk predisposition på en av varje miljon. Dessa individer kan uppvisa en unik uppsättning fysiska egenskaper som xantelasmer (gula avlagringar av fett under huden som ofta förekommer i näsdelen av ögat), senor och knölar xanthom, arcus juvenilis (gråning av ögat karakteriseras ofta hos äldre individer), arteriella blåmärken, klaudikering och naturligtvis åderförkalkning. Laboratoriefynd för dessa individer är signifikanta för totala serumkolesterolnivåer två till tre gånger högre än normalt, liksom ökat LDL -kolesterol, men deras triglycerider och VLDL -värden faller i normala intervall.
För att hantera personer med HLPIIa kan drastiska åtgärder behöva vidtas, särskilt om deras HDL -kolesterolnivåer är mindre än 30 mg/dL och deras LDL -nivåer är högre än 160 mg/dL. En riktig kost för dessa individer kräver en minskning av totalt fett till mindre än 30% av de totala kalorierna med förhållandet enkelomättat: fleromättat: mättat fett med 1: 1: 1. Kolesterol bör minskas till mindre än 300 mg/dag, vilket innebär att animaliska produkter undviks och att fiberintaget ökar till mer än 20 g/dag med 6 g löslig fiber/dag. Motion bör främjas, eftersom det kan öka HDL. Den övergripande prognosen för dessa individer är i värsta fall om okontrollerade och obehandlade individer kan dö före 20 års ålder, men om man söker en försiktig kost med korrekt medicinsk intervention kan individen se en ökad förekomst av xantom för varje årtionde och Achilles tendinit och påskyndad åderförkalkning kommer att inträffa.
Typ IIb
De höga VLDL-nivåerna beror på överproduktion av substrat, inklusive triglycerider, acetyl-CoA och en ökning av B-100-syntes. De kan också orsakas av minskat clearance av LDL. Prevalensen i befolkningen är 10%.
- Familjär kombinerad hyperlipoproteinemi (FCH)
- Lysosomal syra lipasbrist , ofta kallad ( kolesterylesterlagringssjukdom )
- Sekundär kombinerad hyperlipoproteinemi (vanligtvis i samband med metaboliskt syndrom , för vilket det är ett diagnostiskt kriterium)
Typ III
Denna form beror på höga chylomikroner och IDL (lipoprotein med intermediär densitet). Även känd som bred betasjukdom eller dysbetalipoproteinemi , är den vanligaste orsaken till denna form närvaron av ApoE E2/E2 -genotyp. Det beror på kolesterolrika VLDL (β-VLDL). Dess förekomst har uppskattats till cirka 1 av 10 000.
Det är associerat med hyperkolesterolemi (vanligtvis 8–12 mmol/L), hypertriglyceridemi (typiskt 5–20 mmol/L), en normal ApoB -koncentration och två typer av hudtecken (palmar xanthomata eller orange missfärgning av hudveck och tuberoeruptive xanthomata på armbågar och knän). Det kännetecknas av en tidig början av hjärt -kärlsjukdomar och perifer kärlsjukdom. Återstående hyperlipidemi uppstår som ett resultat av onormal funktion hos ApoE -receptorn, som normalt krävs för att frigöra chylomikronrester och IDL från cirkulationen. Receptordefekten gör att halterna av chylomikronrester och IDL är högre än normalt i blodströmmen. Receptordefekten är en autosomal recessiv mutation eller polymorfism.
Typ IV
Familjär hypertriglyceridemi är ett autosomalt dominant tillstånd som förekommer hos cirka 1% av befolkningen.
Denna form beror på hög triglyceridnivå . Andra lipoproteinnivåer är normala eller ökade lite.
Behandlingen inkluderar kostkontroll, fibrater och niaciner . Statiner är inte bättre än fibrater vid sänkning av triglyceridnivåer.
Typ V
Hyperlipoproteinemi typ V, även känd som blandad hyperlipoproteinemi familjär eller blandad hyperlipidemi, är mycket lik typ I, men med hög VLDL förutom kylomikroner.
Det är också associerat med glukosintolerans och hyperurikemi.
Inom medicinen är kombinerad hyperlipidemi (eller -emi) (även känd som "multipel typ hyperlipoproteinemi") en vanligt förekommande form av hyperkolesterolemi (förhöjda kolesterolnivåer) som kännetecknas av ökade LDL- och triglyceridkoncentrationer, ofta åtföljd av minskad HDL. På lipoproteinelektrofores (ett test som nu utförs sällan) visar det sig som en hyperlipoproteinemi typ IIB. Det är den vanligaste ärftliga lipidstörningen som förekommer hos ungefär en av 200 personer. Faktum är att nästan var femte person som utvecklar kranskärlssjukdom före 60 års ålder har denna störning. De förhöjda triglyceridnivåerna (> 5 mmol/l) beror i allmänhet på en ökning av lipoprotein med mycket låg densitet (VLDL), en klass av lipoprotein som är benägen att orsaka åderförkalkning.
Båda tillstånden behandlas med fibratläkemedel, som verkar på peroxisomproliferatoraktiverade receptorer (PPAR), speciellt PPARα, för att minska produktionen av fri fettsyra. Statinläkemedel, särskilt de syntetiska statinerna (atorvastatin och rosuvastatin) kan minska LDL-nivåerna genom att öka leverupptag av LDL på grund av ökat LDL-receptoruttryck.
Oklassificerade familjeformer
Dessa oklassificerade former är extremt sällsynta:
Förvärvad (sekundär)
Förvärvade hyperlipidemier (även kallade sekundära dyslipoproteinemier) efterliknar ofta primära former av hyperlipidemi och kan få liknande konsekvenser. De kan leda till ökad risk för för tidig åderförkalkning eller, i samband med markerad hypertriglyceridemi , kan de leda till pankreatit och andra komplikationer av chylomikronemis syndrom . De vanligaste orsakerna till förvärvad hyperlipidemi är:
- Diabetes mellitus
- Användning av läkemedel som tiaziddiuretika , betablockerare och östrogener
Andra tillstånd som leder till förvärvad hyperlipidemi inkluderar:
- Hypotyreos
- Njursvikt
- Nefrotiskt syndrom
- Alkoholkonsumtion
- Några sällsynta endokrina störningar och metaboliska störningar
Behandling av det underliggande tillståndet, om möjligt, eller avbrytande av de kränkande läkemedlen leder vanligtvis till en förbättring av hyperlipidemi.
En annan förvärvad orsak till hyperlipidemi, även om den inte alltid ingår i denna kategori, är postprandial hyperlipidemi, en normal ökning efter intag av mat.
Presentation
Förhållande till hjärt -kärlsjukdom
Hyperlipidemi predisponerar en person för åderförkalkning . Ateroskleros är ackumulering av lipider, kolesterol, kalcium, fibrösa plack inom artärväggarna. Denna ansamling förtränger blodkärlet och minskar blodflödet och syre till hjärtmusklerna. Med tiden kan fettavlagringar byggas upp, härda och förtränga artärerna tills organ och vävnader inte får tillräckligt med blod för att fungera korrekt. Om artärer som försörjer ditt hjärta med blod påverkas kan en person ha angina (bröstsmärta). Fullständig blockering av artären orsakar infarkt av myokardcellerna, även känd som hjärtinfarkt . Fettuppbyggnad i artärerna kan också leda till stroke , om en blodpropp blockerar blodflödet till hjärnan.
Undersökning
Vuxna 20 år och äldre bör ha kolesterolkontroll vart fjärde till sjätte år. Serumnivå av lågdensitetslipoproteiner (LDL) -kolesterol, högdensitetslipoproteiner (HDL) kolesterol och triglycerider testas vanligtvis i primärvården med hjälp av en lipidpanel. Kvantitativa nivåer av lipoproteiner och triglycerider bidrar till riskstratifiering av hjärt -kärlsjukdomar via modeller/kalkylatorer som Framingham Risk Score , ACC/AHA Aterosklerotisk riskbedömning av kardiovaskulära sjukdomar och/eller Reynolds Risk Scores. Dessa modeller/räknare kan också ta hänsyn till familjehistoria (hjärtsjukdom och/eller högt kolesterol i blodet), ålder, kön, Body-Mass-Index, sjukdomshistoria (diabetes, högt kolesterol, hjärtsjukdom), högkänslig CRP- nivå, koronarartärens kalciumvärde och fotled-brachialindex . Den kardiovaskulära skiktningen avgör vidare vilka medicinska ingrepp som kan vara nödvändiga för att minska risken för framtida kardiovaskulär sjukdom.
Totalt kolesterol
Den kombinerade mängden LDL och HDL. Ett totalt kolesterol på över 240 mg/dL är onormalt, men medicinsk intervention bestäms av nedbrytningen av LDL- och HDL -nivåer.
LDL -kolesterol
LDL, allmänt känt som "dåligt kolesterol", är förknippat med ökad risk för hjärt -kärlsjukdom. LDL -kolesterol transporterar kolesterolpartiklar genom hela kroppen och kan byggas upp i artärernas väggar, vilket gör dem hårda och smala. LDL -kolesterol produceras naturligt av kroppen, men att äta en kost med mycket mättat fett, transfetter och kolesterol kan öka dina LDL -nivåer. Förhöjda LDL -nivåer är associerade med diabetes, högt blodtryck, hypertriglyceridemi och åderförkalkning. I en fastande lipidpanel är en LDL större än 160 mg/dL onormal.
HDL-kolesterol
HDL, även känt som "gott kolesterol", är förknippat med minskad risk för hjärt -kärlsjukdom. HDL -kolesterol transporterar kolesterol från andra delar av kroppen tillbaka till levern och tar sedan bort kolesterolet från kroppen. Det kan påverkas av förvärvade eller genetiska faktorer, inklusive tobaksbruk, fetma , inaktivitet, hypertriglyceridemi, diabetes , högkolhydratkost, biverkningar av läkemedel ( betablockerare , androgena steroider, kortikosteroider, gestagener, tiaziddiuretika , retinsyraderivat , orala östrogener , etc.) och genetiska abnormiteter (mutationer ApoA-I, LCAT, ABC1). Låg nivå definieras som mindre än 40 mg/dL.
Triglycerider
Triglyceridnivån är en oberoende riskfaktor för kardiovaskulär sjukdom och/eller metaboliskt syndrom . Matintag före testning kan orsaka förhöjda nivåer, upp till 20%. Normal nivå definieras som mindre än 150 mg/dL. Borderline high definieras som 150 till 199 mg/dL. Hög nivå är mellan 200 och 499 mg/dL. Högre än 500 mg/dL definieras som mycket högt och är associerat med pankreatit och kräver medicinsk behandling.
Screening ålder
Hälsoorganisationer har inte enighet om åldern för att börja screena för hyperlipidemi. CDC rekommenderar kolesterolundersökningar en gång mellan 9 och 11 år, återigen mellan 17 och 21 och vart fjärde till sjätte år i vuxen ålder. Läkare kan rekommendera oftare screening för personer med en familjehistoria av tidiga hjärtinfarkt, hjärtsjukdom eller om ett barn har fetma eller diabetes. USPSTF rekommenderar att män äldre än 35 och kvinnor äldre än 45 ska screenas. NCE-ATP III rekommenderar att alla vuxna äldre än 20 år screenas eftersom det kan leda till potentiella livsstilsförändringar som kan minska riskerna för andra sjukdomar. Screening bör dock göras för personer med kända CHD eller riskekvivalenta tillstånd (t.ex. akut koronarsyndrom , historia av hjärtattacker, stabil eller instabil angina , övergående ischemiska attacker , perifer arteriell sjukdom av aterosklerotiskt ursprung, kranskärl eller annan arteriell revaskularisering).
Screeningsfrekvens
Vuxna 20 år och äldre bör ha kolesterolkontroll vart fjärde till sjätte år, och de flesta riktlinjer för screening rekommenderar att man testar vart femte år. USPSTF rekommenderar ökad frekvens för personer med förhöjd risk för CHD, vilket kan bestämmas med hjälp av riskpoäng för kardiovaskulär sjukdom.
Förvaltning
Hantering av hyperlipidemi inkluderar upprätthållande av en normal kroppsvikt, ökad fysisk aktivitet och minskad konsumtion av raffinerade kolhydrater och enkla sockerarter. Receptbelagda läkemedel kan användas för att behandla vissa personer som har betydande riskfaktorer , såsom kardiovaskulär sjukdom , LDL -kolesterol högre än 190 mg/dl eller diabetes. Vanlig läkemedelsbehandling är ett statin .
HMG-CoA-reduktashämmare
Konkurrenskraftiga hämmare av HMG-CoA-reduktas , såsom lovastatin, atorvastatin, fluvastatin, pravastatin, simvastatin, rosuvastatin och pitavastatin, hämmar syntesen av mevalonat , en föregångare till kolesterol. Denna medicineringsklass är särskilt effektiv för att minska förhöjt LDL -kolesterol. Större biverkningar inkluderar förhöjda transaminaser och myopati .
Fibrinsyraderivat
Fibrinsyraderivat, såsom gemfibrozil och fenofibrat , fungerar genom att öka lipolysen i fettvävnad via aktivering av peroxisomproliferatoraktiverad receptor-α. De minskar VLDL - lipoprotein med mycket låg densitet - och LDL hos vissa människor. Större biverkningar inkluderar utslag, GI upprörd, myopati eller ökade transaminaser.
Niacin
Niacin eller vitamin B 3 har en verkningsmekanism som är dåligt förstådd, men det har visat sig minska LDL -kolesterol och triglycerider och öka HDL -kolesterol. Den vanligaste biverkningen är rodnad sekundärt till hudens vasodilatation . Denna effekt förmedlas av prostaglandiner och kan minskas genom att ta samtidig aspirin .
Galssyrabindande hartser
Gallsyrabindande bindande hartser , såsom kolestipol , kolestyramin , och kolesevelam , funktion genom att binda gallsyror, vilket ökar deras utsöndring. De är användbara för att minska LDL -kolesterol. De vanligaste biverkningarna är uppblåsthet och diarré.
Sterolabsorptionshämmare
Hämmare av intestinal sterolabsorption , såsom ezetimibe , fungerar genom att minska absorptionen av kolesterol i mag -tarmkanalen genom att rikta NPC1L1 , ett transportprotein i mag -tarmväggen . Detta resulterar i minskat LDL -kolesterol.
Förebyggande
Att sluta röka , sänka intaget av mättat fett och alkohol, tappa övervikt och äta en saltfattig kost som betonar frukt, grönsaker och fullkorn kan hjälpa till att minska kolesterol i blodet.
Se även
Referenser
externa länkar
| Klassificering | |
|---|---|
| Externa resurser |

