Basalcellscancer - Basal-cell carcinoma
| Basalcellscancer | |
|---|---|
| Andra namn | Basalcells hudcancer, basaliom |
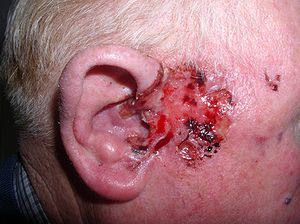 | |
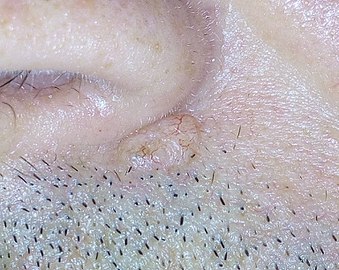
| Ett sårat basalcellscancer nära örat på en 75-årig man | |
| Specialitet | Dermatologi , onkologi |
| Symtom | Smärtfritt upphöjt hudområde som kan vara glänsande med ett litet blodkärl som löper över det eller sårbildning |
| Riskfaktorer | Ljus hud , ultraviolett ljus , strålbehandling , arsenik , dålig immunfunktion |
| Diagnostisk metod | Undersökning, hudbiopsi |
| Differentialdiagnos | Milia , seborrheisk keratos , melanom , psoriasis |
| Behandling | Kirurgiskt avlägsnande |
| Prognos | Bra |
| Frekvens | ~ 30% av vita människor någon gång (USA) |
| Dödsfall | Sällsynt |
Basalcellscancer ( BCC ), även känd som basalcellscancer , är den vanligaste typen av hudcancer . Det verkar ofta som ett smärtfritt upphöjt hudområde, som kan vara glänsande med små blodkärl som löper över det . Det kan också presenteras som ett upphöjt område med sårbildning . Basalcellscancer växer långsamt och kan skada vävnaden runt den, men det är osannolikt att den sprider sig till avlägsna områden eller leder till döden.
Riskfaktorer inkluderar exponering för ultraviolett ljus , ljusare hud , strålbehandling , långvarig exponering för arsenik och dålig immunsystemfunktion . Exponering för UV -ljus under barndomen är särskilt skadligt. Solarier har blivit en annan vanlig källa till ultraviolett strålning. Diagnosen beror ofta på hudundersökning, bekräftad av vävnadsbiopsi .
Det är fortfarande oklart om solskyddsmedel påverkar risken för basalcellscancer. Behandlingen sker vanligtvis genom kirurgiskt avlägsnande. Detta kan vara genom enkel excision om cancern är liten; annars rekommenderas i allmänhet Mohs -operation . Andra alternativ inkluderar elektrodesiccation och curettage , kryokirurgi , topisk kemoterapi , fotodynamisk terapi , laseroperation eller användning av imiquimod , en topisk immunaktiverande medicin. I de sällsynta fall där avlägsen spridning har inträffat kan kemoterapi eller riktad terapi användas.
Basalcellscancer står för minst 32% av alla cancerformer globalt. Av andra hudcancer än melanom är cirka 80% basalcellscancer. I USA drabbas cirka 35% av vita män och 25% av vita honor av BCC någon gång i livet.
tecken och symtom
Individer med en basal-cellscancer typiskt närvarande med en glänsande, pärlskimrande hud knöl . Ytlig basalcellscancer kan dock presenteras som en röd fläck som liknar eksem . Infiltrerande eller morfeaforma basalcellscancer kan presenteras som en hudtjockning eller ärrvävnad- vilket gör diagnosen svår utan att använda taktil känsla och hudbiopsi . Det är ofta svårt att visuellt skilja basalcellscancer från akne ärr, aktinisk elastos och senaste cryodestruction inflammation .
Orsak
Majoriteten av basalcellscancer uppstår på solexponerade områden i kroppen.
Patofysiologi

Basalcellscancer anses för närvarande ha sitt ursprung från follikulosebaceus-apokrina bakterien, även känd som trichoblast . Differentialdiagnosen med trichoblastiskt karcinom , en sällsynt malign form av trichoblastom , kan vara utmanande. Alternativt är ett argument att basalcellscancer är trikoblastiskt karcinom. Överexponering för solen leder till bildandet av tymindimerer , en form av DNA -skada. Medan DNA-reparation tar bort de flesta UV-inducerade skadorna, är inte alla tvärbindningar avskurna. Det finns därför kumulativ DNA -skada som leder till mutationer . Bortsett från mutagenesen deprimerar överexponering för solljus det lokala immunsystemet , vilket möjligen minskar immunövervakningen för nya tumörceller.
Basalcellscancer kan ofta komma i samband med andra hudskador, såsom aktinisk keratos , seborrheisk keratos , skivepitelcancer . I en liten del av fallen utvecklas också basalcellscancer som ett resultat av basalcellsnevussyndrom eller Gorlins syndrom, som också kännetecknas av keratocystiska odontogena tumörer i käken, palmar eller plantar (fotsålen) gropar, förkalkning av falx cerebri (i hjärnans mittlinje) och avvikelser i revbenen. Orsaken till detta syndrom är en mutation i Ptch1 tumörsuppressorgenen belägen i kromosom 9q22.3, som inhiberar hedgehog signalväg . En mutation i SMO- genen, som också finns på igelkottbanan, orsakar också basalcellscancer.
Diagnos
För att diagnostisera basalcellscancer utförs en hudbiopsi för histopatologiska analyser. Den vanligaste metoden är en rakbiopsi under lokalbedövning . De flesta nodulära basalcellscancer kan diagnostiseras kliniskt; andra varianter kan dock vara mycket svåra att skilja från godartade lesioner som intradermal naevus , sebaceom , fibrösa papler , tidiga akneärr och hypertrofiska ärrbildningar . Exfoliativa cytologimetoder har hög känslighet och specificitet för att bekräfta diagnosen basalcellscancer när klinisk misstanke är hög men oklar användbarhet annars.
Egenskaper
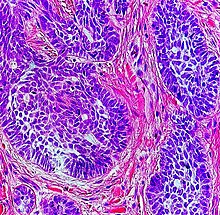
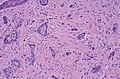
Basalcellscancercomceller verkar likna epidermala basalceller och är vanligtvis väl differentierade.
I osäkra fall kan immunhistokemi med BerEP4 användas, med hög känslighet och specificitet för att detektera endast BCC -celler.
Huvudklasser
Basalcellscancer kan i stort delas in i tre grupper, baserat på tillväxtmönster.
- Ytligt basalcellscancer, tidigare kallat in-situ basalcellscancer, kännetecknas av en ytlig spridning av neoplastiska basalceller. Denna tumör reagerar i allmänhet på kemoterapi, såsom imiquimod eller fluorouracil .
- Infiltrerande basalcellscancer, som också omfattar morfeaform och mikronodulär basalcellscancer, är svårare att behandla med konservativa metoder, med tanke på dess tendens att tränga in i djupare hudlager.
- Nodulärt basalcellscancer innefattar de flesta av de återstående kategorierna av basalcellscancer. Det är inte ovanligt att möta heterogena morfologiska drag inom samma tumör.
Nodulärt basalcellscancer
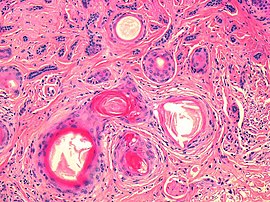
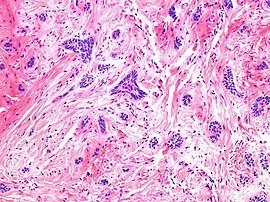
Nodulärt basalcellscancer (även känt som "klassiskt basalcellscancer") står för 50% av alla BCC. Det förekommer oftast på de solexponerade områdena i huvudet och nacken. Histopatologi visar aggregat av basaloidceller med väldefinierade gränser, som visar en perifer palisering av celler och en eller flera typiska klyftor. Sådana klyftor orsakas av krympning av mucin under vävnadsfixering och färgning. Central nekros med eosinofila, granulära egenskaper kan också finnas, liksom mucin. De tunga aggregaten av mucin bestämmer en cystisk struktur. Förkalkning kan också förekomma, särskilt vid långvariga skador. Mitotisk aktivitet är vanligtvis inte så tydlig, men en hög mitotisk hastighet kan förekomma i mer aggressiva skador. Adenoidal BCC kan klassificeras som en variant av NBCC, kännetecknad av basaloidceller med en nätformad konfiguration som sträcker sig in i dermis.
Andra undertyper
Andra mer specifika subtyper av basalcellscancer inkluderar:
| Typ | Histopatologi | Andra egenskaper | Bild |
|---|---|---|---|
| Cystiskt basalcellscancer | Morfologiskt präglat av kupolformade, blågrå cystiska knölar. |
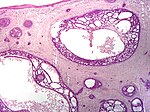
|
|
| Morfeaform basalcellscancer (även känt som "cikatricial basalcellscancer" och "morfoisk basalcellscancer") | Smala strängar och bon av basaloida celler, omgivna av tät sklerotisk stroma. | Aggressiv |

|
| Infiltrerande basalcellscancer | Djup infiltration. | Aggressiv | |
| Mikronodulärt basalcellscancer | Små och nära bo. |
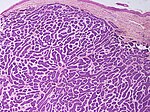
|
|
| Ytligt basalcellscancer (även känt som "ytligt multicentriskt basalcellscancer") | Förekommer oftast på stammen och framstår som en erytematös plåster. |
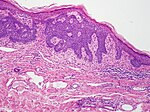
|
|
| Pigmenterat basalcellscancer uppvisar ökad melanisering. | Cirka 80% av alla basalcellscancer på kinesiska är pigmenterade medan denna subtyp är ovanlig hos vita människor . | ||
| Gnagarsår (även känt som " Jacobs sår") | Nodulär, med central nekros. | Generellt en stor hudskada med central nekros. | |
| Fibroepitheliom av Pinkus | Anastomoserande epitelsträngar i ett fenestrerat mönster | Vanligast förekommer på nedre delen av ryggen. |
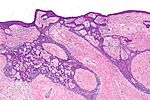
|
| Polypoid basalcellscancer | Exofytiska knölar ( polypliknande strukturer) | Generellt på huvud och hals. | |
| Porliknande basalcellscancer | Liknar en förstorad por- eller stellat grop. | ||
| Avvikande basalcellscancer | Frånvaro av någon uppenbar cancerframkallande faktor och förekommer på udda platser som pungen , vulva , perineum , bröstvårta och axilla . |
Aggressivitet mönster
Det finns huvudsakligen tre mönster av aggressivitet, huvudsakligen baserade på sammanhållningen av cancerceller:
| Lågnivå aggressivt mönster | Måttligt aggressivt mönster | Mycket aggressivt mönster |
|---|---|---|
|
|
|
|
Differentialdiagnoser
| Differentialdiagnos | Patologiska egenskaper | Bild |
|---|---|---|
| Hårsäckar | Perifera sektioner kan se ut som bon, men visar inte atypi, kärnor är mindre och seriella sektioner avslöjar resten av hårsäcken. |

|
| Skivepitelcancer i huden | Skivepitelcancer i huden kan generellt särskiljas genom till exempel relativt mer cytoplasma, bildning av horncyst och frånvaro av palisader och klyftformationer. Ändå innebär en hög prevalens en relativt hög förekomst av gränsfall, såsom basalcellscancer med skivepitelmetaplasi (H & E-fläck till vänster i bilden). BerEP4-färgning hjälper i sådana fall, färgning endast basalcellscancer (i bilden). |
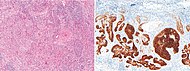
|
| Trichoblastom | Frånvaro av klyftor, rudimentära hår bakterier, papillära mesenkymala kroppar. |

|
| Adenoid cystiskt karcinom | Brist på basaloidceller i perifera palisader; adenoid-cystisk lesion utan anslutning till epidermis; frånvaro av artefaktiska klyftor |

|
| Mikrocystiskt adnexalt karcinom | Blandade keratinocyter, keratincyster, duktal differentiering. BerEp4- (i 60% av fallen), CEA+, EMA+ |
|
| Trichoepithelioma | Fälgar av kollagenbuntar, förkalkning, follikulär/talg/infundibulär differentiering och skurna artefakter. Cytokeratin (CK) 20+, p75+, Pleckstrin homologiliknande domänfamilj En medlem 1+(PHLDA1+), vanlig akut lymfoblastisk leukemiantigen+(CD10+) i tumörstroma, CK 6-, Ki-67- och Androgen Rceptor- (AR- ) |
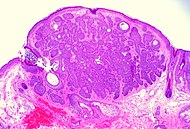
|
| Merkelcellscancer | Celler arrangerade i ett diffust, trabekulärt och/eller kapslat mönster, som även innefattar subcutis. Mus Anti-Cytokeratin (CAM) 5.2+, CK20+, S100-, human leukocyt gemensamt antigen- (LCA-), sköldkörteltranskriptionsfaktor 1- (TTF1-) |

|
Radikalitet
I misstänkta men osäkra BCC -celler nära resektionsmarginalerna kan immunhistokemi med BerEp4 belysa BCC -cellerna.
Förebyggande
Basalcellscancer är en vanlig hudcancer och förekommer främst hos ljushyade patienter med en familjehistoria av denna cancer. Solljus är en faktor i cirka två tredjedelar av dessa cancerformer; Därför rekommenderar läkare solskyddsmedel med minst SPF 30. En Cochrane-granskning undersöker effekten av solskydd (endast solskyddsmedel) för att förhindra utvecklingen av basalcellscancer eller kutan skivepitelcancer visade att det inte fanns tillräckliga bevis för att visa om solskyddsmedel var effektivt för att förebygga någon av dessa keratinocyt-härledda cancerformer. Granskningen uppgav slutligen att säkerheten för dessa resultat var låg, så framtida bevis kan mycket väl förändra denna slutsats. En tredjedel förekommer i områden som inte utsätts för sol; Således är patogenesen mer komplex än UV-exponering som den orsaken.
Användningen av ett kemoterapeutiskt medel som 5-Fluorouracil eller imiquimod kan förhindra utvecklingen av hudcancer. Det rekommenderas vanligtvis till personer med omfattande solskador, historia av flera hudcancer eller rudimentära former av cancer (dvs solkeratos). Det upprepas ofta vartannat till tre år för att ytterligare minska risken för hudcancer.
Behandling
Följande metoder används vid behandling av basalcellscancer (BCC):
Standard kirurgisk excision
Kirurgi för att ta bort det basalcellscancer påverkade området och den omgivande huden anses vara den mest effektiva behandlingen. En nackdel med standard kirurgisk excision är en rapporterad högre frekvens av basalcellscancer i ansiktet, särskilt runt ögonlocken, näsan och ansiktsstrukturerna. Det finns inget tydligt tillvägagångssätt, inte heller någon tydlig forskning som jämför effekten av Mohs mikrografiska kirurgi kontra kirurgisk excision för BCC i ögat.
För basalcellscancerutskärningar på underläppen kan såret täckas med en keystone -flik. En keystone -flik uppnås genom att skapa en flik under defekten och dra den överlägset för att täcka såret. Detta kan utföras om det finns tillräckligt med slapphet för att täcka defekten och tillräcklig blodtillförsel till klaffen.
Mohs kirurgi
För dåligt definierad eller återkommande basalcellscancer i ansiktet efter tidigare operation, bör särskild kirurgisk marginalstyrd behandling ( CCPDMA- fullständig perifer och djup marginalbedömning) med fryst sektionshistologi ( Mohs-kirurgi är en av metoderna) övervägas. Faktum är att en studie från 2008 fann att det var ett bra alternativ för både primära och högriskiga återkommande BCC.
Mohs -kirurgi (eller Mohs mikrografiska kirurgi) är ett polikliniskt förfarande, som utvecklades av Frederic E. Mohs på 1940 -talet, där tumören skärs ut kirurgiskt och sedan omedelbart undersöks under ett mikroskop. Det är en form av patologi -behandling som kallas CCPDMA . Basen och kanterna undersöks mikroskopiskt för att verifiera tillräckliga marginaler före kirurgisk reparation av platsen. Om marginalerna är otillräckliga, tas mer bort från patienten tills marginalerna är tillräckliga. Det används också för skivepitelcancer ; botemedlet är dock inte lika högt som Mohs-kirurgi för basalcellscancer.
Patologen som bearbetar det frysta sektionsprovet bör skära flera sektioner genom blocket för att minimera falskt negativt fel. Eller så ska man helt enkelt bearbeta vävnaden med hjälp av en metod som närmar sig Mohs -metoden (beskrivs i de flesta grundläggande histopatologiska läroböcker eller beskrivs i denna referens) under frysad sektionsbehandling. Tyvärr är dessa metoder svåra när de tillämpas på frysta sektioner; och de är väldigt tråkiga att bearbeta. När kirurgen inte använder fryst avsnitt kan det behöva vänta en vecka eller mer innan han informerar patienten om mer tumör finns kvar, eller om den kirurgiska marginalen är för smal. En andra operation måste utföras för att ta bort den kvarvarande eller potentiella kvarvarande tumören när kirurgen informerar patienten om den positiva eller smala kirurgiska marginalen i den kirurgiska patologirapporten.
De flesta vanliga excisioner som görs hos en plastikkirurg eller hudläkare skickas till ett externt laboratorium för standardmetod för bearbetning av bröd. Med denna metod är det troligt att mindre än 5% av den kirurgiska marginalen undersöks, eftersom varje vävnadsskiva bara är 6 mikrometer tjock, cirka 3 till 4 seriella skivor erhålls per sektion och endast cirka 3 till 4 sektioner erhålls per exemplar.
Kryokirurgi
Kryokirurgi är en gammal metod för behandling av många hudcancer. När det används korrekt med en temperatursond och kryoterapinstrument kan det resultera i mycket bra härdningshastighet. Nackdelar inkluderar brist på marginalkontroll, vävnadsnekros, över eller under behandling av tumören och lång återhämtningstid. Sammantaget finns det tillräckligt med data för att betrakta kryokirurgi som en rimlig behandling för BCC. Det finns dock inga bra studier där man jämför kryokirurgi med andra metoder, särskilt med Mohs -kirurgi , excision eller elektrodesicering och curettage så att man inte kan dra slutsatser om hur kryokirurgi är lika effektivt som andra metoder. Det finns inte heller några belägg för huruvida curning av lesionerna före kryokirurgi påverkar behandlingens effekt. Flera läroböcker publiceras om terapin, och några få läkare tillämpar fortfarande behandlingen på utvalda patienter.
Elektrodesication och curettage
Elektrodesication och curettage (EDC, även känd som curettage and cautery, helt enkelt curettage) åstadkoms genom att använda en rund kniv, eller curette, för att skrapa bort den mjuka cancern. Huden bränns sedan med en elektrisk ström. Detta mjukar upp huden ytterligare, vilket gör att kniven kan skära djupare med nästa lager av curettage. Cykeln upprepas, med en säkerhetsmarginal för curettage av normal hud runt den synliga tumören. Denna cykel upprepas 3 till 5 gånger, och den fria hudmarginalen som behandlas är vanligtvis 4 till 6 mm. Härdningsfrekvensen är mycket användarberoende och beror också på tumörens storlek och typ. Infiltrativa eller morfeaforma BCC kan vara svåra att utrota med EDC. I allmänhet används denna metod på kosmetiskt oviktiga områden som stammen (bålen). Vissa läkare anser att det är acceptabelt att använda EDC för äldre patienter över 70 år. Men med ökad livslängd kan ett sådant objektivt kriterium inte stödjas. Härdningshastigheten kan variera beroende på EDC: s aggressivitet och den behandlade fria marginalen. Vissa förespråkar curettage ensam utan elektrodesiccation, och med samma härdningshastighet.
Kemoterapi
Vissa ytliga cancerformer svarar på lokal terapi med 5-fluorouracil , ett kemoterapimedel . Man kan förvänta sig mycket inflammation med denna behandling. Kemoterapi följer ofta Mohs-kirurgi för att eliminera kvarvarande ytliga basalcellscancer efter att den invasiva delen har tagits bort. 5-fluorouracil har fått FDA-godkännande.
Att ta bort den kvarvarande ytliga tumören med enbart kirurgi kan resultera i stora och svåra att reparera kirurgiska defekter. Man väntar ofta en månad eller mer efter operationen innan man startar inmunoterapi eller kemoterapi för att se till att operationssåret har läkt tillräckligt. Vissa människor [som?] Förespråkar användning av curettage (se EDC nedan) först, följt av kemoterapi. Dessa experimentella förfaranden är inte standardvård.
Vismodegib och sonidegib är läkemedel som är godkända för specialbehandling av BCC, men är dyra och kan inte användas av gravida kvinnor.
Itrakonazol , traditionellt en svampdämpande medicin, har också fått ny uppmärksamhet för dess potentiella användning vid behandling av BCC, särskilt de som inte kan avlägsnas kirurgiskt. Med anti-igelkottsvägsaktivitet finns det kliniska bevis på att itrakonazol har viss effekt antingen ensam eller i kombination med vismodegib/sonidegib för primär och återkommande BCC. Det finns en fallrapport om effekt vid metastatisk BCC.
Immunterapi
Denna teknik använder din kropps immunsystem för att döda cancerceller. Förbättring av immunsystemet fungerar ut till cancercellerna och behandlar hudcancer.
Aktuell behandling med 5% Imiquimod- kräm (IMQ), med fem applikationer per vecka i sex veckor har en rapporterad 70–90% framgångsgrad för att minska, till och med ta bort, BCC [basalcellscancer]. Imiquimod har fått FDA-godkännande, och aktuellt IMQ är godkänt av European Medicines Agency för behandling av små ytliga basalcellscancer. Off-label användning av imiquimod på invasivt basalcellscancer har rapporterats. Imiquimod kan användas före operationen för att minska karcinomets storlek.
Vissa förespråkar användning av imiquimod före Mohs -operationen för att ta bort den ytliga komponenten av cancern.
Forskning tyder på att behandling med Euphorbia peplus , ett vanligt trädgårdsgräs, kan vara effektivt. Australiska biofarmaceutiska företaget Peplin utvecklar detta som aktuell behandling för BCC.
Strålning
Strålbehandling kan levereras antingen som strålbehandling med extern strålning eller som brachyterapi (mestadels intern strålbehandling). Även om strålterapi i allmänhet används hos äldre patienter som inte är kandidater för kirurgi, används den också i fall där kirurgisk excision kommer att vara vansirande eller svår att rekonstruera (särskilt på näsans spets och näsborrarna). Strålbehandling med extern strålning tar ofta så få som 5 besök till så många som 25 besök. Vanligtvis, ju fler besök som planeras för terapi, desto mindre komplikation eller skada görs på den normala vävnaden som stöder tumören. Strålbehandling kan också vara användbar om kirurgisk excision har utförts ofullständigt eller om patologirapporten efter operationen tyder på en hög risk för återfall, till exempel om nervinvolvering har visats. Härdningshastigheten kan vara så hög som 95% för liten tumör, eller så låg som 80% för stora tumörer. En variant av en extern brachyterapi är den epidermala radioisotopterapin (t.ex. med 188 Re i form av Rhenium-SCT). Det används i enlighet med de allmänna indikationerna för brachyterapi och särskilt komplexa lokaliseringar eller strukturer (t.ex. öronloben) samt könsorganen.
Vanligtvis behandlas återkommande tumörer efter strålning med kirurgi, och inte med strålning. Ytterligare strålbehandling kommer att skada normal vävnad ytterligare, och tumören kan vara resistent mot ytterligare strålning. Strålbehandling kan vara kontraindicerad för behandling av nevoid basalcellscancer . En studie från 2008 rapporterade att strålbehandling är lämplig för primära BCC och återkommande BCC, men inte för BCC som har återkommit efter tidigare strålbehandling.
Fotodynamisk terapi
Fotodynamisk terapi (PDT) är en ny metod för behandling av basalcellscancer, som administreras genom applicering av fotosensibiliserande medel på målområdet. När dessa molekyler aktiveras av ljus blir de giftiga och förstör därför målcellerna. Metylaminolevulinat har godkänts av EU som fotosensibilisator sedan 2001. Denna terapi används även i andra hudcancertyper. 2008 års studie rapporterade att PDT var ett bra behandlingsalternativ för primära ytliga BCC och rimligt för primära lågrisk nodulära BCC men ett "relativt dåligt" alternativ för högriskskador.
Prognos
Prognosen är utmärkt om lämplig behandlingsmetod används vid tidiga primära basalcellscancer. Återkommande cancer är mycket svårare att bota, med en högre återkommande frekvens med alla behandlingsmetoder. Även om basalcellscancer sällan metastaserar växer det lokalt med invasion och förstörelse av lokala vävnader. Cancern kan påverka vitala strukturer som nerver och resultera i förlust av känsla eller förlust av funktion eller sällan död . De allra flesta fallen kan behandlas framgångsrikt innan allvarliga komplikationer uppstår. Återfallsfrekvensen för ovanstående behandlingsalternativ varierar från 50 procent till 1 procent eller mindre.
Epidemiologi
Basalcellscancer är en mycket vanlig hudcancer. Det är mycket vanligare hos personer med ljus hud med en familjehistoria av basalcellscancer och ökar förekomsten närmare ekvatorn eller på högre höjd. Det finns cirka 800 000 nya fall årligen bara i USA . Upp till 30% av vita människor utvecklar basalcellscancer under sin livstid. I Kanada är den vanligaste hudcancer basalcellscancer (så mycket som en tredjedel av alla cancerdiagnoser), vilket påverkar 1 av 7 individer under en livstid.
I USA utvecklar cirka 3 av 10 vita människor ett basalcellscancer under sin livstid. Denna tumör står för cirka 70% av icke-melanom hudcancer. I 80 procent av alla fall påverkar basalcellscancer hud i huvud och nacke. Dessutom verkar det finnas en ökning av förekomsten av basalcellscancer i stammen under de senaste åren.
De flesta sporadiska BCC uppstår i liten mängd på solexponerad hud hos personer över 50 år, även om yngre människor också kan påverkas. Utvecklingen av multipel basalcellscancer i tidig ålder kan indikera nevoid basalcellscancer , även känt som Gorlins syndrom.
Anteckningar
Referenser
externa länkar
| Klassificering | |
|---|---|
| Externa resurser |